بیوپسی؛بیوپسی سینه جراحی شامل برداشتن قسمتی یا تمام یک ناهنجاری در پستان است که از قبل با معاینات تصویربرداری مشخص شده است (ماموگرافی اغلب با سونوگرافی همراه است).
بیوپسی سینه یک عمل جزئی است که برای برداشتن بافت از ناحیه خاصی از بدن انجام می شود.
تستهای تصویربرداری مانند ماموگرافی و تصویربرداری تشدید مغناطیسی (MRI)، اغلب همراه با سایر معاینات فیزیکی پستان، میتوانند به پزشک اطلاع دهند که ممکن است فرد مبتلا به سرطان سینه باشد. با این حال، تنها راه برای اطمینان از این موضوع، گرفتن نمونه بافت از ناحیه احتمالی آسیب دیده و بررسی آن در زیر میکروسکوپ است.
بیوپسی یک عمل جزئی است که برای برداشتن بافت از ناحیه خاصی از بدن انجام می شود. اگر پزشک شما چیزی مشکوک در مورد پستان شما احساس کند یا در یک مطالعه تصویربرداری چیزی مشکوک پیدا کند، بیوپسی پستان را تجویز می کند. یک پاتولوژیست (پزشکی که در تشخیص بیماری تخصص دارد) به نمونه بافت نگاه می کند تا ببیند آیا سلول های سرطانی وجود دارد یا خیر. اگر آسیب شناس وجود سرطان را تشخیص دهد، به تجزیه و تحلیل ویژگی های آن می پردازد. بر اساس بیوپسی، پاتولوژیست گزارشی با تمام یافته های خود تهیه می کند.
بیوپسی پستان معمولا یک روش ساده است. در ایالات متحده، تنها حدود 20 درصد از زنانی که بیوپسی انجام می دهند به سرطان مبتلا می شوند. برعکس، در سوئد، جایی که محاسبه هزینه بسیار سختتر است و نمونهبرداری فقط بر روی مشکوکترین ضایعات انجام میشود که۸۰ درصد آنها سرطانی (بدخیم) هستند.
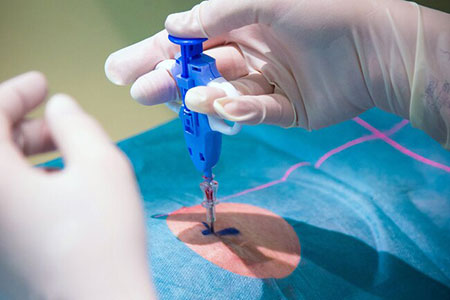
اگر سوالی در مورد بیوپسی و یا سونوگرافی دارید ویا پزشک برایتان بیوپسی تجویز کرده است
می توانید با ما در مرکز سونوگرافی و الوند در تماس باشید.
به ندرت انجام می شود و فقط در مواردی ضروری است که بیوپسی سینه در تهران از راه پوست امکان تشخیص سرطان را فراهم نکند (یا به این دلیل که تشخیص آن غیرممکن بود، یا به دلیل وجود اختلاف بین تصویر مشکوک و بیوپسی که تایید نمی کند. مشکوک به سرطان).
این نوع نمونه توسط جراح تحت بیهوشی عمومی گرفته می شود.
قبل از بیوپسی جراحی
یک مشاوره قبل از بیهوشی 8 تا 10 روز قبل از بیوپسی جراحی برنامه ریزی می شود. متخصص بیهوشی از شما در مورد سابقه پزشکی و جراحی شما می پرسد. این مشاوره همچنین شامل آزمایش خون، الکتروکاردیوگرام و احتمالا عکسبرداری با اشعه ایکس از ریه است.
گاهی اوقات آنومالی که در ماموگرافی یا سونوگرافی قابل مشاهده است، در طول معاینه بالینی قابل لمس نیست. در این صورت، بیوپسی جراحی قبل از شناسایی پستان انجام می شود.
روش بیوپسی جراحی
بیوپسی از پستان معمولاً به مدت 3 یا 4 روز در بیمارستان نیاز دارد. گاهی اوقات یک عمل جراحی به اصطلاح سرپایی به شما پیشنهاد می شود، یعنی همان روز به خانه می روید. همه چیز به سازمان ساختار مراقبتی که در آن می روید بستگی دارد.
هنگامی که نمونه برداری سینه را انجام داد، در صورت امکان، ناهنجاری را بلافاصله زیر میکروسکوپ توسط پاتولوژیست بررسی می کند. در طی این معاینه میکروسکوپی که تنها چند دقیقه طول می کشد، شما همچنان تحت بیهوشی عمومی هستید. این را معاینه غیرمجاز می نامند. نتایج این معاینه که در حین عمل دریافت شده است، این امکان را فراهم می کند که بگوییم سرطان است یا خیر. بسته به نتایج، جراح نوع جراحی را تنظیم می کند.
قبل از هر بیوپسی جراحی، جراح به طور سیستماتیک شما را از امکان تطبیق جراحی با توجه به نتایج معاینه غیرمجاز مطلع می کند. جراح تنها پس از کسب موافقت شما عمل را انجام می دهد.
معاینه غیرمجاز جایگزین معاینه آناتوموپاتولوژیک نمونه جراحی نهایی که به طور سیستماتیک پس از عمل انجام می شود، نمی شود. گاهی اوقات، نتایج نهایی معاینه آناتوموپاتولوژیک انجام عمل جدیدی را ضروری می کند.
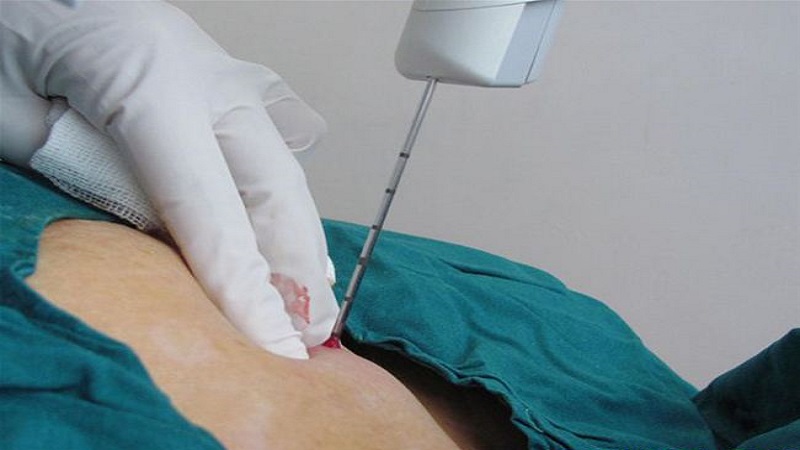
پس از بیوپسی جراحی
اگر در طول نمونه قبلی درد داشتید یا اگر با وجود بیهوشی احساس درد کردید، باید در مورد آن صحبت کنید. تیم پزشکی با افزایش دوز فرآورده های بیهوشی یا با وسایل ساده دیگر درد را تسکین می دهد.
عوارض بیوپسی جراحی مانند لامپکتومی است: هماتوم، آبسه و غیره.
سوراخ کردن یا بیوپسی چیست؟
سوراخ کردن یک مجموعه سوزنی ظریف از مایع است (به منظور تخلیه آن اغلب).
سیتوپانکچر برداشتن چند سلول موجود در یک گره با سوزن ظریف برای تجزیه و تحلیل میکروسکوپی و سپس تشخیص سیتولوژیک است.
بیوپسی برداشتن یک قطعه کوچک است که امکان آنالیز میکروسکوپی ناهنجاری و سپس تشخیص بافتشناسی را فراهم میکند.
هر اندام یا ضایعه ای که با روش تصویربرداری قابل مشاهده است، به طور بالقوه برای نمونه بیوپسی تحت هدایت همین روش قابل دسترسی است. این معاینات سپس تحت کنترل رادیولوژیک، اولتراسوند یا سی تی انجام می شود تا سوزن را دقیقاً به سمت ناهنجاری هدایت کند.
آنها توسط رادیولوژیست انجام می شود.
بیوپسی یا پنکسیون چگونه انجام می شود؟
سطحی یا عمیق، هر بیوپسی نیاز به مطالعه امکان سنجی دارد تا از قبل دسترسی به هدف، خطراتی که باید اجتناب شود، رویکرد (مسیر انتخاب شده برای مسیر سوزن) بررسی شود.
هدف هرچه که باشد، بیوپسی هدایت شونده تحت بی حسی موضعی و بدون درد انجام می شود.
برای ضایعات سطحی، این یک روش سرپایی است، یعنی بدون بستری: بیمار می تواند چند دقیقه پس از مداخله مرخص شود.
برای محدود کردن هماتوم، می توان از یک پانسمان فشاری استفاده کرد. توصیه می شود برای استراحت به خانه بروید، بسته به اندام های مورد نظر، برای چند ساعت (12 تا 48 ساعت) ورزش نکنید یا بارهای سنگین حمل نکنید.
برای ضایعات عمیق یا دسترسی دشوار، بستری شدن در بیمارستان به منظور بستری و تحت نظارت پزشکی ضروری است. اغلب، نمونه در اتاق عمل و تحت آرامبخشی سبک، توسط رادیولوژیست تیم ما گرفته می شود. این یک بستری به اصطلاح "سرپایی" چند ساعته است: به ندرت از 24 ساعت بیشتر می شود.
مقالات پیشنهادی :
ماموگرافی چیست و چطور انجام می شود؟
سونوگرافی سینه چیست و چرا انجام می شود؟
جهت ها
بیوپسی زمانی نشان داده می شود که یک مطالعه آناتوموپاتولوژیک (ساختار کلی قطعه دیده شده در زیر میکروسکوپ) و گاهی اوقات بیوشیمیایی (جستجوی مواد مختلف)، ایمونولوژیک (نمایش آنتی ژن)، ژنتیکی یا باکتریولوژیکی انجام شود. بنابراین امکان تشخیص یک ناهنجاری موضعی، به عنوان مثال یک تومور، یا علائم عمومی، مانند یک بیماری سیستمیک را فراهم می کند. گاهی اوقات سعی می کنیم مطمئن شویم که یک ضایعه شناخته شده (زخم معده یا موارد دیگر) حاوی سلول های سرطانی نیست. چندین بیوپسی متوالی را می توان انجام داد تا بررسی شود که تکامل بیماری تحت درمان مطلوب است. بیوپسی بخشی از یک رویکرد تشخیصی دقیق است. اغلب پس از معایناتی که انجام آنها آسان تر است (آزمایش خون، اشعه ایکس) رخ می دهد. علاقه آن چندگانه است: در جایی موفق می شود که سایر تکنیک ها بی اثر باشند. به جای احتمال، اطمینان تشخیصی را فراهم می کند. این نشان می دهد که در میان چندین گونه شناخته شده از یک بیماری، کدام یک مورد سوال است. گسترش ضایعات، درجه نفوذ آنها به بافت ها را مشخص می کند. این نقاط مختلف پیامدهای پیش آگهی و درمانی مهمی دارند: به عنوان مثال، اگر بدانیم سرطان به گونه ای خاص تعلق دارد یا از محدودیت های بافتی خاصی عبور کرده است، به صورت ریشه ای تر درمان می شود.
موارد استفاده از بیوپسی عبارتند از:
سرطان: پزشکان از بیوپسی برای تشخیص سرطانی بودن رشد استفاده می کنند. اگر بیوپسی نشان دهد که رشد سرطانی است، پزشکان ممکن است عمل جراحی را برای حذف آن انجام دهند.
بیوپسی معده: بیوپسی معده می تواند به پزشک در تعیین علت درد معده کمک کند. هر گونه التهاب یا موجودات باکتریایی مانند هلیکوباکتر پیلوری را آشکار می کند.
بیوپسی ریه: اگر فردی توده ریه غیرطبیعی داشته باشد، رادیولوژیست و پاتولوژیست ممکن است بیوپسی ریه را برای تعیین اینکه آیا این یک ضایعه غیرسرطانی عفونی یا سرطان است انجام دهد.
بیوپسی پستان: انواع مختلف بیوپسی می تواند تعیین کند که آیا ناهنجاری های بافت پستان ضایعات خوش خیم هستند یا اینکه آیا توده سرطانی است و نیاز به درمان بیشتری دارد.
یک پاتولوژیست معمولاً نمونه های بافت را زیر میکروسکوپ بررسی می کند تا حضور و پیشرفت بیماری را ارزیابی کند.
در موارد مشکوک به سرطان، پاتولوژیست باید تشخیص دهد که آیا نمونه بدخیم، به معنای سرطانی یا خوش خیم است. اگر سرطان بدخیم باشد، میزان تهاجمی یا پیشرفته بودن سرطان را ارزیابی خواهند کرد، زیرا این اطلاعات تصمیمات درمانی را نیز راهنمایی می کند.
در نهایت، پاتولوژیست گزارشی را تهیه می کند که شامل هرگونه یافته غیرطبیعی یا مهم باشد. آنها این گزارش را برای دکتری که دستور بیوپسی را داده است ارسال می کنند.
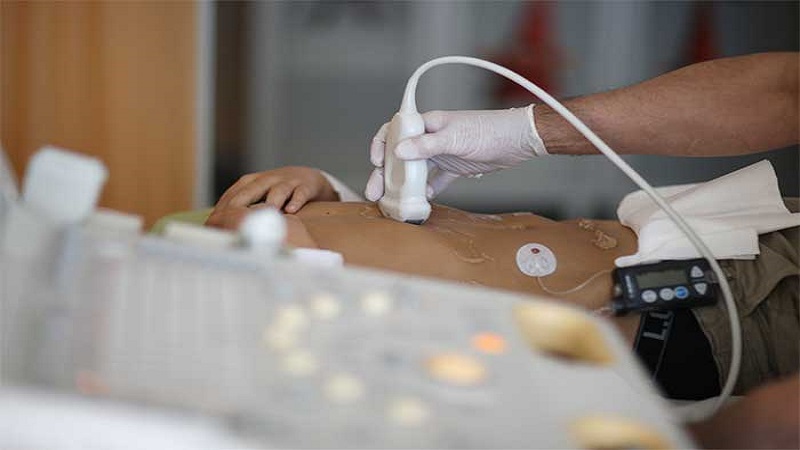
فنی
بیوپسی از راه پوست یا پانکچر-بیوپسی با یک سوزن مناسب یا یک تروکار (وسیله پانچ شکل که روی دسته نصب می شود و در یک کانولا قرار دارد) انجام می شود و در صورت لزوم پزشک توسط سونوگرافی یا اسکنر هدایت می شود. در برخی از انواع، مانند پوشش داخلی رحم، آسپیراسیون با سرنگ انجام می شود. در موارد دیگر (دریل کردن)، یک "هویج" از اندام خارج می شود، به عنوان مثال برای بیوپسی سینه بنابراین با بیوپسی از راه پوست، می توان قطعاتی از سینه، کبد، کلیه، پلور و ریه، غشای سینوویال (در زانو)، استخوان (در تاج ایلیاک، حد بالایی لگن)، عصب و عضله، و همچنین ملتحمه یا پلک و غیره علاوه بر این، اندام های خاصی از طریق یک اندام توخالی قابل دسترسی هستند: به این ترتیب بیوپسی پروستات از طریق دیواره رکتوم، مخاط رحم با عبور یک کانول از طریق رحم دهانه رحم انجام می شود.
بیوپسی توسط آندوسکوپی از یک آندوسکوپ، یک دستگاه مشاهده مجهز به یک سیستم نوری بزرگنمایی استفاده میکند. برای درمان ضایعه میتوانید فورسپس بیوپسی یا ابزارهای جراحی کوچک را داخل آن قرار دهید. با عبور از مجاری طبیعی، تقریباً به کل دستگاه گوارش (فیبروسکوپی گاسترودئودنال، کولونوسکوپی)، به رحم (هیستروسکوپی)، به برونش ها و ریه ها (فیبروسکوپی برونش)، به مثانه (سیستوسکوپی) دسترسی پیدا می کند. علاوه بر این، با وارد کردن آندوسکوپ از طریق یک برش پوستی کوچک، می توان نمونه برداری از اندام های شکمی (صفاق، تخمدان ها، غدد لنفاوی) را در حین لاپاراسکوپی و یا از پلورا در طی پلوروسکوپی انجام داد.
بیوپسی جراحی نیاز به یک عمل جراحی واقعی دارد. زمانی که ضایعه خیلی عمیق باشد (روش های دیگر بی اثر هستند) یا همزمان با یک روش درمانی انجام می شود. در صورتی که معاینه زیر میکروسکوپ فوراً انجام شود، بیوپسی غیرمجاز است و جراح منتظر نتیجه است تا اهمیت عمل را مشخص کند. بیوپسی اکسیزیونی کل ضایعه (تومور، پولیپ) را برای اهداف درمانی و برای انجام معاینه میکروسکوپی کاملتر برمیدارد. در جراحی مغز و اعصاب، بیوپسی مغز گاهی از طریق فلپ جمجمه یا سوراخ سوراخ برای روشن شدن ماهیت ضایعه کانونی و گاهی اوقات سندرم زوال عقل غیرقابل توضیح انجام می شود. در مامایی بیوپسی پرزهای کوریونی جفت برای تشخیص ناهنجاری های جنینی از طریق دهانه رحم یا دیواره شکم مادر انجام می شود.
مقالات پیشنهادی :
مرکز تخصصی ماموگرافی
بخش تخصصی بیوپسی
سونوگرافی سینه یا پستان
روش و عوارض جانبی
دوره معاینه بسته به محل بیوپسی و تکنیک مورد استفاده بسیار متغیر است. بیهوشی می تواند موضعی (نمونه برداری از پوست پستان، پوست) یا عمومی (بیوپسی جراحی از اندام عمیق) باشد.
تأخیر در به دست آوردن نتایج می تواند از چند دقیقه (معاینه غیرمجاز) تا حدود ده روز متغیر باشد. مانند هر معاینه پزشکی، اندیکاسیون بیوپسی باید به دقت سنجیده شود، به طوری که مزایای آن بیشتر از معایب باشد، که استثنایی هستند: بیوپسی، به خصوص از طریق پوست، می تواند به یک عضو آسیب برساند، باعث خونریزی در اثر ضربه به رگ خونی شود، میکروب وارد کند. به بدن با این حال، خطرات به طور قابل توجهی با تجربه اپراتور، راهنمایی رادیوگرافی ابزارها، رعایت آسپسیس دقیق کاهش می یابد. قبل از انجام بیوپسی، بیمار باید از هدف عمل و همچنین خطرات آن مطلع شود. اثری از این اطلاعات باید در پرونده پزشکی ظاهر شود.
نمونه بافت را می توان تقریباً از هر نقطه ای از بدن یا در بدن شما، از جمله پوست، اندام ها و سایر ساختارها، گرفت.
اصطلاح "بیوپسی" اغلب برای اشاره به عمل نمونه برداری و خود نمونه بافت استفاده می شود.
زمانی که ممکن است نیاز به بیوپسی باشد
بیوپسی می تواند برای بررسی ناهنجاری ها استفاده شود که می تواند به شرح زیر باشد:
عملکردی – مانند مشکلات کلیوی یا کبدی و انجام دادن بیوپسی کلیه و تشخیص بیماری های کلیوی
ساختاری – مثل تورم در یک اندام خاص از بدن
هنگامی که نمونه بافت زیر میکروسکوپ بررسی میشود، سلولهای غیرطبیعی ممکن است شناسایی شوند که میتواند به تشخیص یک بیماری خاص کمک کند.
اگر بیماری قبلاً تشخیص داده شده باشد، میتوان از بیوپسی برای ارزیابی شدت (مانند درجه التهاب) و درجه آن (مانند تهاجمی بودن سرطان) استفاده کرد.
این اطلاعات می تواند هنگام تصمیم گیری در مورد مناسب ترین درمان، و ارزیابی میزان پاسخ یک فرد به نوع خاصی از درمان بسیار مفید باشد. همچنین می تواند در کمک به تعیین پیش آگهی (چشم انداز) کلی فرد مفید باشد.
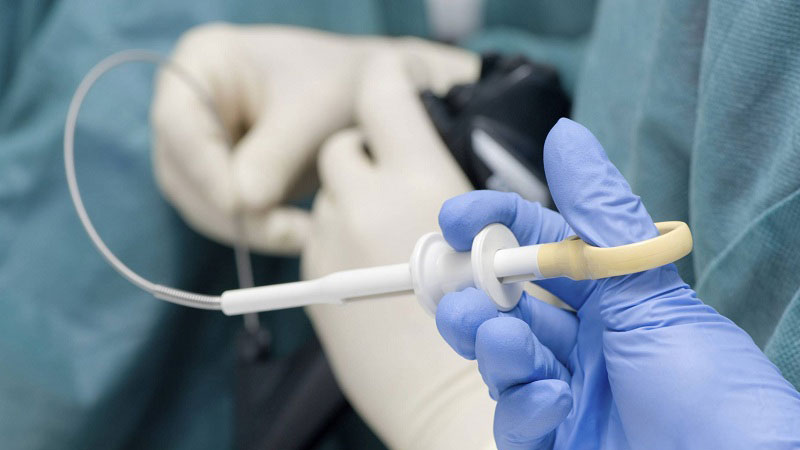
نمونه هایی از شرایطی که بیوپسی ممکن است مفید باشد عبارتند از:
سرطان
التهاب، مانند در کبد (هپاتیت) یا کلیه (نفریت)
عفونت، مانند غدد لنفاوی - به عنوان مثال، سل
شرایط پوستی مختلف
معمولاً نمی توان تنها با معاینه بالینی سرطانی (بدخیم) یا غیرسرطانی (خوش خیم) توده روی پوست یا داخل بدن را تشخیص داد، به همین دلیل است که اغلب نیاز به بیوپسی است.
مقالات پیشنهادی :
فیبرواسکن چیست؟
الاستوگرافی با سونوگرافی چیست؟
سونوگرافی سینه چیست و چرا انجام می شود؟
انواع بیوپسی
انواع مختلفی از بیوپسی وجود دارد که می تواند به شناسایی طیف وسیعی از شرایط سلامت کمک کند. انواع بیوپسی عبارتند از:
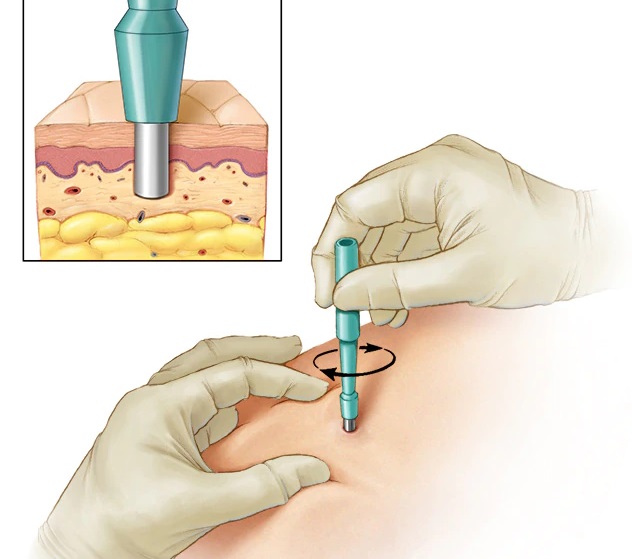
بیوپسی پانچ - یک ابزار ویژه سوراخ کوچکی را در پوست ایجاد می کند تا نمونه ای از پوست را به دست آورد تا وضعیت پوست را بررسی کند.
بیوپسی سوزنی - یک سوزن توخالی ویژه که توسط اشعه ایکس، سونوگرافی، سی تی اسکن یا اسکن MRI هدایت می شود، برای به دست آوردن بافت از یک عضو یا بافت زیر پوست استفاده می شود.
بیوپسی آندوسکوپی - آندوسکوپ برای برداشتن بافت، مانند معده در حین گاستروسکوپی استفاده می شود.
بیوپسی برش - جراحی برای برداشتن بخش بزرگتری از بافت استفاده می شود
بیوپسی بعد از عمل - در صورت رضایت، می توان بیوپسی حین عمل جراحی را انجام داد. در شرایط خاص، نمونه ممکن است بلافاصله آزمایش شود تا به هدایت جراحی یا درمان بیشتر کمک کند
نحوه انجام بیوپسی به این بستگی دارد که نمونه بافت از کجا گرفته می شود. قبل از عمل، اسکن CT یاMRI اغلب به عنوان راهنما برای کمک به این تصمیم استفاده می شود.
پس از برداشتن نمونه بافت، برای کمک به شناسایی ماهیت مشکل، زیر میکروسکوپ بررسی میشود. این گاهی به این معنی می باشد که می توان تشخیص قطعی داد.
نوع لکهها و آزمایشهایی که هنگام بررسی بافت زیر میکروسکوپ استفاده میشوند به وضعیت پزشکی مورد بررسی بستگی دارد.
بهبود
اکثر بیوپسی ها فقط به بی حسی موضعی نیاز دارند، به این معنی که نیازی نیست یک شبه در بیمارستان بمانید. با این حال، گاهی اوقات زمانی که بیوپسی تحت بیهوشی عمومی انجام می شود، یک شب اقامت لازم است.
بیشتر انواع بیوپسی پس از شروع اثر بیهوشی بدون درد هستند، اگرچه این بستگی به محل نمونه برداری دارد. ممکن است یک درد مبهم را تجربه کنید که با توصیه پزشک یا جراح می توان آن را با مسکن درمان کرد.
برخی از انواع بیوپسی ممکن است شامل ماندن در بیمارستان برای چند ساعت باشد. ممکن است لازم باشد قبل از ترک بخیه یا پانسمان زده شود.
گرفتن نتایج شما
اینکه چقدر سریع نتایج بیوپسی را دریافت می کنید به فوریت پرونده شما و سیاست بیمارستان محلی شما بستگی دارد.
نتیجه ها اغلب در طی چند روز در دسترس خواهند بود. با این حال، پیش بینی این امر دشوار است، زیرا ممکن است پس از اولین معاینه نمونه، آزمایش های بیشتری مورد نیاز باشد. گاهی اوقات لازم است اسلایدهای میکروسکوپ را برای دریافت نظر متخصص دیگر ارسال کنید.
اگر بیوپسی در حین جراحی انجام شود، در برخی موارد ممکن است از روش پردازش متفاوتی استفاده شود که به عنوان "بخش منجمد" شناخته می شود. این جراح را قادر میسازد تا یک نتیجه اولیه را دریافت کند، که میتواند برای کمک به راهنمایی درمان در حین انجام آن استفاده شود.
پزشک عمومی، مشاور بیمارستان یا پرستار مطب نتایج شما را به شما میدهند و معنی آنها را توضیح میدهند. بیوپسی گاهی اوقات بی نتیجه است، به این معنی که نتیجه قطعی ایجاد نکرده است. در این مورد، ممکن است نیاز به تکرار بیوپسی باشد، یا ممکن است برای تایید تشخیص نیاز به آزمایشهای دیگری باشد.
محدودیت های بیوپسی چیست؟
به ندرت، روشهای بیوپسی سینه کمتر تهاجمی ممکن است قادر به تشخیص برخی ضایعات یا تعیین میزان بیماری موجود نباشد. اگر تشخیص پس از یک روش موفق فنی نامشخص باقی بماند، معمولاً بیوپسی جراحی ضروری است.
. برخی از ضایعات، مانند کلسیفیکاسیون های خوشه ای در ماموگرافی، به وضوح در ماموگرافی با سونوگرافی نشان داده نمی شوند. بنابراین، بیوپسی استریوتاکتیک معمولاً در تصویربرداری پستان برای کلسیفیکاسیون بیوپسی استفاده می شود.رادیولوژیست شما از راهنمای تصویری که برای بیوپسی ناحیه مورد نظر مناسب است استفاده می کند.
روش چگونه انجام می شود؟
روشهای کم تهاجمی با هدایت تصویربرداری، مانند بیوپسی سوزنی، اغلب توسط رادیولوژیست آموزش دیده، رادیولوژیست مداخلهای یا نورو رادیولوژیست انجام میشود.
پزشکان بیوپسی سوزنی را معمولا به شکل سرپایی انجام می دهند.
یک پرستار یا تکنسین ممکن است یک خط داخل وریدی (IV) را در رگ دست یا بازوی شما وارد کند. این به آنها اجازه می دهد تا داروهای آرام بخش یا آرام بخش را به صورت داخل وریدی در طول عمل ارائه دهند. همچنین ممکن است قبل از بیوپسی یک آرامبخش خفیف دریافت کنید.
پزشک از یک بی حس کننده موضعی برای بی حس کردن مسیر سوزن استفاده می کند.
برخی از نمونهبرداریها، مانند بیوپسی پستان یا بیوپسی از تیروئید ، ممکن است بدون آرامبخشی انجام شوند. پرستار یا تکنسین در زمان انجام عمل در مورد آرام بخش به شما توصیه می کند.
هنگامی که بیوپسی روی کودک انجام می شود، به احتمال زیاد نیاز به بیهوشی عمومی برای راحت نگه داشتن او در طول عمل است.
اگر پزشک از راهنمای فلوروسکوپی استفاده می کند، شما برای انجام این عمل دراز می کشید یا می ایستید.
اگر پزشک از راهنمایی های سی تی یا ام آر آی استفاده می کند، در طول عمل دراز می کشید. آنها از یک سی تی اسکن یا ام آر آی محدود برای تایید محل ندول و ایمن ترین رویکرد برای ناحیه مورد نظر استفاده می کنند. هنگامی که محل ندول را تایید کردند، محل ورود را روی پوست علامت گذاری می کنند. پزشک پوست اطراف محل تزریق را تمیز و ضد عفونی می کند و آن را با یک پارچه تمیز و استریل می پوشاند.
پزشک در محلی که سوزن بیوپسی در آن وارد می شود، یک سوراخ بسیار کوچک در پوست ایجاد می کند.
با استفاده از راهنمایی تصویربرداری، پزشک سوزن را از طریق پوست وارد میکند، آن را به محل ندول پیش میبرد و نمونههایی از بافت را برمیدارد. آنها ممکن است نیاز به جمع آوری چندین نمونه برای تجزیه و تحلیل کامل داشته باشند.
پس از نمونه برداری، پزشک سوزن را برمی دارد.
پس از تکمیل بیوپسی، پزشک فشار وارد می کند تا هرگونه خونریزی را متوقف کند و دهانه پوست را با یک پانسمان بپوشاند. نیازی به بخیه نیست.
ممکن است چندین ساعت شما را به یک منطقه رصدی ببرند. پزشک ممکن است از اشعه ایکس یا سایر آزمایشات تصویربرداری برای نظارت بر عوارض استفاده کند.
روش های بیوپسی معمولاً برای کودکان به همین روش انجام می شود.
برای بیوپسی سینه استریوتاکتیک، ممکن است به صورت دراز بکشید یا روی یک میز معاینه متحرک بنشینید و سینه یا سینه های آسیب دیده در دهانه های میز قرار می گیرند.
در بیوپسی سوزنی هسته، مکانیسم خودکار فعال میشود، سوزن را به جلو حرکت میدهد و فرورفتگی سوزن یا ظرف کم عمق را با هست های بافت سینه پر میکند. غلاف بیرونی سریعا به جلو حرکت می کند تا بافت را برش بدهد و آن را نگه دارد.
در برخی از بیوپسیهای پستان، بافت با دستگاه خلاء (VAD) برداشته میشود. فشار خلاء برای کشیدن بافت از پستان از طریق سوزن به داخل محفظه نمونهبرداری استفاده میشود. بدون بیرون کشیدن و قرار دادن مجدد سوزن، موقعیت های خود را می چرخاند و نمونه های اضافی را جمع آوری می کند. به طور معمول، چندین نمونه از بافت از اطراف ضایعه جمع آوری می شود. پس از این نمونه برداری، سوزن برداشته می شود.
اگر بیوپسی جراحی انجام شود، ممکن است یک سیم به عنوان راهنمای جراح در ناحیه مشکوک قرار داده شود.
ممکن است یک نشانگر کوچک در محل قرار داده شود تا در صورت لزوم بتوان آن را در آینده قرار داد.
پس از تکمیل بیوپسی، فشاری برای جلوگیری از خونریزی اعمال می شود و پوست با یک پانسمان یا بانداژ پوشانده می شود.
بسته به نوع بیوپسی انجام شده، ممکن است بتوانید بلافاصله پس از عمل به خانه بازگردید.
این روش معمولا در عرض یک ساعت تکمیل می شود. بسته به نوع بیوپسی انجام شده، ممکن است لازم باشد چند ساعت پس از بیوپسی در یک منطقه برای مشاهده بمانید.
مقالات پیشنهادی :
سونوگرافی حاملگی
شرایط سونوگرافی حاملگی
مرکز سونوگرافی سینه
در هنگام و بعد از عمل چه چیزی را تجربه میکند؟
در بیوپسی سوزنی، یک نیشگون تیز کوچک در محل بیوپسی احساس خواهید کرد. در بیوپسی باز یا بسته که نیاز به جراحی دارد، برای کمک به درد به شما بیهوشی داده می شود.
هنگامی که برای بی حس کردن پوست، بی حسی موضعی دریافت می کنید، سوزن خفیفی را از سوزن احساس خواهید کرد. در زمانی که سوزن بیوپسی وارد بدن می شود شاید کمی فشار را احساس نمایید. این ناحیه در مدت کوتاهی بی حس می شود.
شاید قبل ازانجام بیوپسی یک آرامبخش خفیف را نیز دریافت نمایید. در صورت نیاز، ممکن است داروهای آرام بخش یا آرام بخش را به صورت داخل وریدی در طول عمل دریافت کنید.
ممکن است برای چند روز در ناحیه بیوپسی احساس درد کنید. اگر درد قابل توجهی از بیوپسی دارید، پزشک می تواند داروهای مسکن تجویز کند.
از چه کسی نتایج را دریافت کنم؟
پس از جمع آوری بافت، برای تجزیه و تحلیل به آزمایشگاه فرستاده می شود. آسیب شناس بافت بیوپسی برداشته شده را در زیر میکروسکوپ مورد بررسی قرار می دهد. گزارش کامل پاتولوژیست تا چند روز دیگر برای پزشک شما ارسال خواهد شد.
شما باید از پزشک انجام دهنده این روش بپرسید که چگونه نتایج خود را دریافت خواهید کرد.
اگر تحت بیوپسی سینه قرار گرفتید، احتمالا رادیولوژیست نتایج شما را با شما در میان خواهد گذاشت.
این ویزیت ممکن است شامل معاینه فیزیکی، معاینه(های) تصویربرداری و آزمایش خون باشد.
مزایا در مقابل خطرات چیست؟
بیوپسی سوزنی روش قابل اعتمادی است جهت به دست آوردن نمونه های بافتی که می تواند به تشخیص خوش خیم یا بدخیم کمک نماید.
به طور کلی، این روش دردناک نیست. نتیجه ها به اندازه هنگامی که یک نمونه بافت توسط جراحی برداشته می شود به همان اندازه دقیق است.
عوارض نتیجه بیوپسی مانند:
خون ریزی
عفونت
آسیب تصادفی به ساختارهای مجاور مانند روده در طول بیوپسی شکم یا پارانشیم ریه در طول بیوپسی کلیه
به ندرت، روشهای بیوپسی پستان کمتر تهاجمی ممکن است قادر به تشخیص برخی ضایعات یا تعیین میزان بیماری موجود نباشد. اگر تشخیص پس از یک روش موفق فنی نامشخص باقی بماند، معمولاً بیوپسی جراحی ضروری است.
تکنیک های بیوپسی
تکنیک های مختلفی برای انجام بیوپسی وجود دارد، و جراح شما ممکن است سعی کند از کم تهاجمی ترین روش استفاده کند: روشی که شامل کوچکترین برش و کمترین میزان اسکار است. با این حال، انتخاب روش در نهایت به هر موقعیت بستگی دارد. بیوپسی را می توان با عبور دادن یک سوزن از طریق پوست به داخل پستان برای برداشتن نمونه بافت انجام داد. یا ممکن است یک روش جراحی جزئی باشد که شامل بریدن پوست برای برداشتن تمام یا بخشی از بافت مشکوک است.
بیوپسی آسپیراسیون با سوزن ظریف
آسپیراسیون با سوزن ظریف (FNA) کم تهاجمی ترین روش بیوپسی است و معمولاً اسکار باقی نمی گذارد. برای این روش باید دراز بکشید. ابتدا یک تزریق بی حسی موضعی برای بی حس کردن سینه انجام می شود. جراح یا رادیولوژیست از یک سوزن ظریف و توخالی برای برداشتن نمونه ای از سلول ها از ناحیه احتمالی آسیب دیده استفاده می کند. در بیشتر موارد، پزشک می تواند توده را احساس کند و در نتیجه سوزن را به محل مناسب هدایت کند.
در مواردی که توده قابل لمس نیست، جراح یا رادیولوژیست ممکن است نیاز به استفاده از تکنیک های تصویربرداری برای هدایت سوزن به موقعیت مشخص شده داشته باشد. در صورت استفاده از سونوگرافی، بیوپسی با هدایت اولتراسوند یا در صورت استفاده از ماموگرافی، بیوپسی سوزنی استریوتاکتیک نامیده می شود. در مورد اول، پزشک سوزن را روی مانیتور اولتراسوند تماشا می کند تا آن را به ناحیه مربوطه برساند. در حالت دوم، ماموگرافی از زوایای مختلف برای تعیین محل توده پستان انجام می شود. سپس پزشک سوزن توخالی را وارد می کند تا نمونه سلول ها را خارج کند.
بیوپسی با سوزن مرکزی
بیوپسی با سوزن مرکزی از یک سوزن توخالی بزرگتر از آسپیراسیون با سوزن ظریف استفاده می کند. برای این نوع بیوپسی باید دراز بکشید. هنگامی که پستان با بیحسی موضعی بیحس شد، جراح یا رادیولوژیست از سوزن توخالی برای برداشتن چند نمونه استوانهای از بافت از ناحیه احتمالی آسیبدیده استفاده میکند. در بیشتر موارد، پزشک باید 3-6 بار سوزن را وارد کند تا نمونه های کافی دریافت کند. بیوپسی با سوزن مرکزی معمولاً اسکار باقی نمیگذارد.
اگر جراح یا رادیولوژیست نتواند ضایعه را از طریق پوست احساس کند، ممکن است از یک تکنیک تصویربرداری مانند بیوپسی با هدایت اولتراسوند یا بیوپسی سوزنی استریوتاکتیک استفاده شود. او همچنین ممکن است یک گیره فلزی کوچک را به سینه وارد کند تا محل بیوپسی را مشخص کند، در صورتی که بافت سرطانی باشد و نیاز به جراحی بیشتری باشد. این ماده در داخل سینه باقی می ماند زیرا برای بدن مضر نیست. اگر بیوپسی نیاز به جراحی بیشتری داشته باشد، منگنه در آن زمان برداشته خواهد شد.
علاوه بر اینکه نتایج سریع و بدون ایجاد اسکار یا ناراحتی قابل توجهی به شما می دهد، هر دو آسپیراسیون با سوزن ظریف و بیوپسی با سوزن مرکزی به شما این امکان را می دهند که گزینه های درمانی را قبل از هر جراحی با پزشک خود در میان بگذارید. در برخی موارد، بیوپسی سوزنی را می توان در مطب انجام داد، مگر اینکه پزشک برای هدایت آن به کمک تجهیزات تصویربرداری نیاز داشته باشد. با این حال، بیوپسی سوزنی خطر بیشتری برای به دست آوردن یک نتیجه "منفی کاذب" دارد، که نشان می دهد زمانی که سرطان واقعا وجود دارد، سرطان وجود ندارد. این معمولاً به این دلیل اتفاق میافتد که بیوپسی سوزنی بافت کمتری را نسبت به نمونهبرداری جراحی برداشته و ممکن است سلولهای سرطانی را نگیرد. پزشک شما ممکن است بیوپسی جراحی را به عنوان ادامه بیوپسی سوزنی یا به جای آن توصیه کند. شما باید با هم تصمیم بگیرید که چه چیزی برای موقعیت خاص شما بهترین است.
بیوپسی پستان با کمک خلاء
بیوپسی پستان با کمک خلاء که با نام تجاریMammotome یا بیوپسی پستان با حداقل تهاجم (MIBB) نیز شناخته می شود، یک روش جدید بیوپسی پستان است. بر خلاف بیوپسی با سوزن مرکزی که شامل وارد کردن سوزن چندین بار از طریق پوست می شود، بیوپسی با کمک خلاء از یک پروب مخصوص استفاده می کند که فقط یک بار باید وارد شود. به نوبه خود، این روش اجازه می دهد تا بافت بیشتری نسبت به بیوپسی سوزنی مرکزی برداشته شود.
برای این نوع بیوپسی، باید به صورت روی میزی دراز بکشید که دهانه های دایره ای مشخصی برای قرار دادن سینه ها دارد. ابتدا یک تزریق بی حسی موضعی برای بی حس کردن سینه انجام می شود. جراح یا رادیولوژیست از ماموگرافی (بیوپسی استریوتاکتیک) یا اولتراسوند به عنوان مرجع برای قرار دادن پروب در ناحیه بالقوه آسیب دیده پستان استفاده می کند. سپس خلاء بافت را به داخل پروب می مکد. یک برش چرخان یک نمونه بافت را برمی دارد و آن را از طریق پروب به ناحیه جمع آوری می برد. در این مرحله، جراح یا رادیولوژیست می تواند پروب را بچرخاند تا نمونه دیگری از ضایعه مشکوک بگیرد. این روش را می توان 8-10 بار تکرار کرد تا نمونه های کافی از ناحیه آسیب دیده به دست آید.
گاهی اوقات یک گیره فلزی کوچک برای مشخص کردن محل بیوپسی در صورت نیاز به بیوپسی جدید در آینده قرار داده می شود. این منگنه در سینه باقی می ماند زیرا باعث درد یا آسیب نمی شود. اگر بیوپسی نیاز به جراحی بیشتری داشته باشد، منگنه در آن زمان برداشته خواهد شد.
بیوپسی به کمک خلاء رایج تر می شود، اما هنوز یک روش نسبتا جدید است. اگر قصد انجام این نوع بیوپسی را دارید، مطمئن شوید که جراح یا رادیولوژیست برای استفاده از تجهیزات آموزش دیده است.
مقالات پیشنهادی :
بیوپسی از پستان
سونوگرافی پاپاورین
بیوپسی از تیروئید
سونوگرافی پستان و اگزیلاری
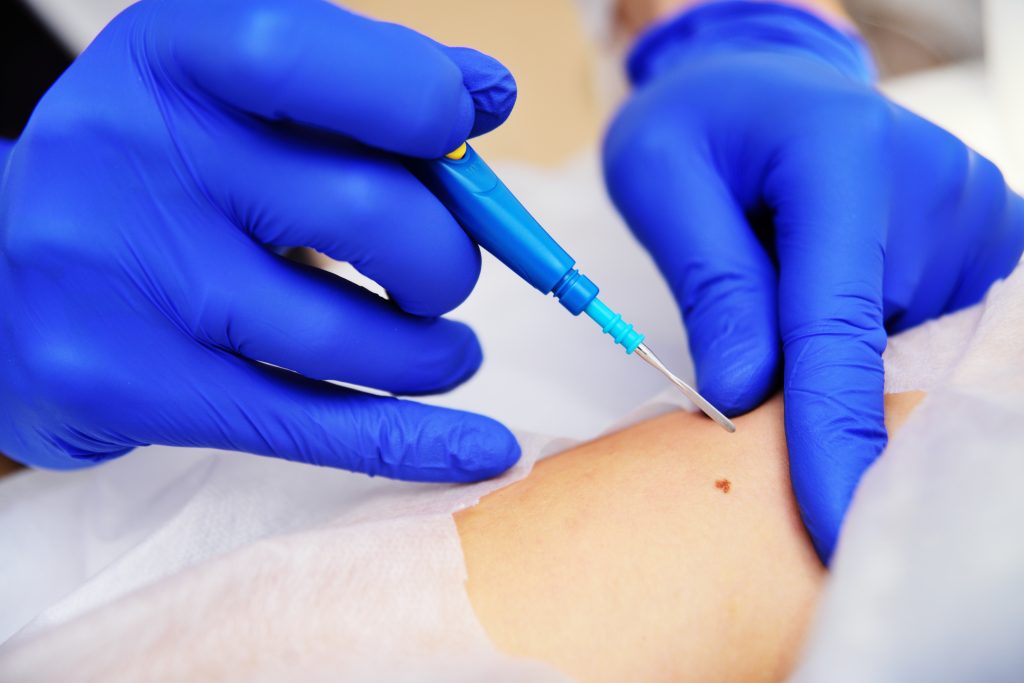
بیوپسی برشی
بیوپسی برشی بیشتر شبیه جراحی معمولی است. پس از بیحس کردن سینه با بیحسی موضعی و انجام تزریق آرامشبخش، جراح از یک چاقوی جراحی برای برش پوست و برداشتن تکهای از بافت برای تجزیه و تحلیل استفاده میکند.
مانند بیوپسی سوزنی، اگر جراح نتواند توده یا ناحیه مشکوک را احساس کند، میتواند از ماموگرافی یا سونوگرافی برای یافتن محل مناسب استفاده کند. همچنین می توانید از روشی به نام "محلی سازی سوزن هارپون" استفاده کنید. جراح یک سوزن بسیار کوچک و توخالی را از طریق پوست پستان به ناحیه غیر طبیعی وارد می کند که توسط ماموگرافی یا سونوگرافی هدایت می شود. یک سیم بسیار نازک (هارپون) از سوزن رد می شود تا به ناحیه مورد نظر برسد. سپس سوزن برداشته می شود. پزشک می تواند خود را با سیم راهنمایی کند تا نقطه دقیقی را که در آن بیوپسی انجام می شود، بیابد.
اگر بیوپسی سوزنی قطعی نباشد (نتایج نامشخص یا نامشخص است) یا اگر ناحیه مشکوک برای نمونه برداری با سوزن خیلی بزرگ باشد، ممکن است پزشک شما بیوپسی برشی را توصیه کند. مانند بیوپسی سوزنی، این احتمال وجود دارد که بیوپسی برشی نتیجه منفی کاذب بدهد. با این حال، نتایج را خیلی سریع به دست می آورید. از آنجایی که این یک روش جراحی است، بیوپسی برشی تهاجمی تر از بیوپسی سوزنی است، جای زخم بر جای می گذارد و بهبودی ممکن است کمی بیشتر طول بکشد.
بیوپسی اکسیزیونال
بیوپسی اکسیزیونال، پیچیده ترین نوع بیوپسی، جراحی است که برای برداشتن کل ناحیه بافت مشکوک از پستان استفاده می شود. علاوه بر برداشتن سرطان، جراح معمولاً یک برآمدگی کوچک از بافت طبیعی اطراف زخم را که «حاشیه» نامیده میشود، نیز برمیدارد.
مانند بیوپسی برشی، اگر جراح نتواند توده یا ناحیه مشکوک را احساس کند، میتواند از ماموگرافی یا سونوگرافی برای تعیین محل مناسب استفاده کند. همچنین می توانید از روش محلی سازی سوزن هارپون برای علامت گذاری ناحیه صحیح بیوپسی استفاده کنید.
بیوپسی اکسیزیونی امن ترین راه برای رسیدن به تشخیص قطعی بدون به دست آوردن نتیجه منفی کاذب است. همچنین، این واقعیت که توده به طور کامل برداشته شده است، ممکن است به شما آرامش خاطر بدهد. با این حال، بیوپسی اکسیزیونال بیشتر شبیه به جراحی معمولی است، جای زخم باقی میگذارد و بهبودی طولانیتر طول میکشد. همانند بیوپسی برشی، بیوپسی اکسیزیونال نیز با بی حسی موضعی انجام می شود.
اگر کیستی در سینه دارید که شما را آزار می دهد، ممکن است پزشک شما را برای آسپیراسیون کیست با هدایت اولتراسوند معرفی کند. این یک روش ساده و مختصر برای تخلیه مایع از کیست است. این توسط رادیولوژیست انجام می شود و با استفاده از تصاویر اولتراسوند یک سوزن کوچک را به داخل کیست هدایت می کند و مایع را خارج می کند. به طور کلی، هنگامی که مایع از بین رفت، ناراحتی نیز وجود دارد. اگر پزشک شما مشکوک به عفونت باشد، ممکن است مایع برای بررسی وجود باکتری به آزمایشگاه فرستاده شود.
در حالی که این یک روش کم تهاجمی است، خطر خونریزی در هر زمان که پوست سوراخ شود وجود دارد. بنابراین، اگر آسپرین مصرف میکنید، توصیه میکنیم هفت روز قبل از عمل آن را قطع کنید. اگر از داروهای رقیق کننده خون دیگری استفاده می کنید یا مشکل خونریزی دارید، لطفاً زودتر به ما اطلاع دهید.در روز عمل، یک سوتین و تاپ راحت بپوشید که بتوانید به راحتی آن را بردارید. پودر، دئودورانت، لوسیون یا عطر را زیر بغل یا روی سینه خود نزنید.
شما به پشت دراز کشیده اید یا کمی به یک طرف می چرخید. رادیولوژیست ژل را روی سینه شما قرار می دهد و یک کاوشگر اولتراسوند را روی آن حرکت می دهد تا کیست را پیدا کند. هنگامی که کیست مشخص شد، رادیولوژیست پستان را تمیز می کند و با تزریق یک بی حس کننده موضعی، که ممکن است برای مدت کوتاهی دچار گزش شود، ناحیه را بی حس می کند. رادیولوژیست با هدایت تصاویر اولتراسوند، یک سوزن کوچک را مستقیماً در کیست وارد می کند تا مایع را تخلیه کند.
اگر پزشک مراقبت های اولیه شما مشکوک به عفونت باشد، مایع برای بررسی وجود باکتری به آزمایشگاه فرستاده می شود. در غیر این صورت، مایع دفع می شود.
پس از اتمام این روش، گاز استریل به مدت چند دقیقه روی ناحیه مورد نظر فشار داده می شود تا از خونریزی جلوگیری شود و سپس یک باند چسب کوچک قرار می گیرد. رادیولوژیست یا پرستار شما توضیح خواهد داد که پس از انجام عمل چه انتظاری دارید و چگونه باید از ناحیه مراقبت کنید وقتی به خانه رسیدید.
خطرات و بهبودی
ممکن است با از بین رفتن داروهای بی حس کننده احساس درد کنید و ممکن است کبودی خفیفی داشته باشید. ناراحتی را معمولاً می توان با داروهای مسکن توصیه شده بدون نسخه، مانند تایلنول (استامینوفن) تسکین داد. بیماران می توانند در عرض چند ساعت فعالیت های روزانه خود را مجددا انجام دهند.
احتمال کمی عفونت در محل تزریق وجود دارد. لطفاً در صورت مشاهده هر یک از علائم زیر فوراً با مرکز تصویربرداری پستان یا مرکز مراقبت از پستان تماس بگیرید:
تورمی که بدتر می شود یا از بین نمی رود
ادامه خونریزی
تب بالای 38.3 درجه سانتیگراد
دردی که به تایلنول یا سایر مسکن های غیر آسپرین تایید شده پاسخ نمی دهد
به خاطر داشته باشید که این کیست ها ممکن است با گذشت زمان دوباره پر از مایع شوند و نیاز به تنفس مجدد داشته باشند.
بیوپسی هسته استریوتاکتیک به عنوان جایگزینی برای بیوپسی جراحی ایجاد شد. این یک روش کمتر تهاجمی برای به دست آوردن نمونه های بافت مورد نیاز برای تشخیص است. این روش به زمان بهبودی کمتری نسبت به بیوپسی جراحی نیاز دارد و هیچ جای زخم قابل توجهی در پستان وجود ندارد.
پزشک، رادیولوژیست و شما ممکن است این نوع بیوپسی را در صورت مشاهده ناهنجاری در ماموگرافی که قابل احساس نیست، در نظر بگیرید. رادیولوژیست می تواند در مورد اینکه آیا این روش از نظر فنی امکان پذیر است یا خیر قضاوت کند و پزشک شما ممکن است آن را در شرایط خاص شما توصیه کند.
چه کسی بیوپسی هسته استریوتاکتیک را انجام می دهد؟
بیوپسی هسته استریوتاکتیک توسط رادیولوژیست و با کمک یک تکنسین رادیولوژیک (اشعه ایکس) انجام می شود. قبل از رسیدن شما، پزشک ماموگرافی شما را بررسی می کند تا با محل ناهنجاری آشنا شود.
بیوپسی پستان - استریوتاکتیک
بیوپسی پستان برداشتن بافت پستان برای بررسی علائم سرطان سینه یا سایر اختلالات است.
انواع مختلفی از بیوپسی پستان وجود دارد، از جمله بیوپسی پستان استریوتاکتیک، هدایت شده با اولتراسوند، بیوپسی با هدایت MRI و بیوپسی اکسیزیونال. این مقاله بر روی بیوپسی استریوتاکتیک پستان تمرکز دارد که از ماموگرافی برای کمک به مشخص کردن نقطهای در پستان که باید برداشته شود، استفاده میکند. این روش معمولا توسط رادیولوژیست یا جراح انجام می شود.
در میان انواع مختلف سرطان، سرطان سینه یکی از مواردی است که بیشتر در مورد آن صحبت شده و دلیل خوبی هم دارد. از هر هشت زن یک نفر در طول زندگی خود به سرطان سینه مبتلا می شود. به همین دلیل است که هر زنی باید به این فکر کند که چگونه از خود در برابر این بیماری محافظت کند. معمولاً از مجراهایی که شیر را از سینه به نوک سینه منتقل می کنند شروع می شود. اگر سرطان به سایر قسمتهای پستان یا بدن گسترش یابد، به آن سرطان سینه مهاجم میگویند.
برخی از سرطانهای سینه تهاجمیتر هستند و سریعتر از بقیه رشد میکنند. اگرچه زنان 100 برابر بیشتر در معرض ابتلا به سرطان سینه هستند، اما مردان نیز به دلیل داشتن بافت سینه ممکن است به این بیماری مبتلا شوند. اگر بیش از 50 سال سن داشته باشید، قاعدگی های خود را قبل از 12 سالگی شروع کرده باشید یا یکی از اعضای نزدیک خانواده شما مبتلا به این بیماری باشد، احتمال ابتلا به سرطان سینه بیشتر است. نوشیدن بیش از دو لیوان الکل در روز و استفاده از درمان جایگزینی هورمونی برای چندین سال نیز ممکن است خطر ابتلا را افزایش دهد. علامت بارز سرطان سینه وجود یک توده در سینه یا زیر بغل شماست.
همچنین ممکن است متوجه تغییر شکل، اندازه یا بافت سینه خود شوید یا زمانی که شیر نمی دهید مایعی از نوک سینه شما خارج شود. اگر متوجه هر گونه تغییر در سینه خود شدید، با پزشک خود تماس بگیرید. احتمالاً باید یک اسکن تصویربرداری مانند ماموگرافی، ام آر آی یا سونوگرافی انجام دهید. ممکن است یک تکه بافت از سینه شما برداشته شود که به آن بیوپسی می گویند. با این آزمایشها، پزشک میتواند تشخیص دهد که آیا سرطان سینه دارید یا خیر، و اگر چنین است، تشخیص دهد که آیا این سرطان گسترش یافته است یا خیر. بنابراین، چگونه سرطان سینه را درمان کنیم؟ این واقعاً به نوع سرطان و سرعت گسترش آن بستگی دارد.
ممکن است پزشک به شما توصیه کند که سرطان را با جراحی حذف کنید. گاهی اوقات فقط برداشتن توده کافی است. به آن لامپکتومی می گویند. در موارد دیگر، پزشک برای خلاص شدن از شر تمام سرطان یا جلوگیری از عود آن، باید کل سینه را بردارد. به آن ماستکتومی می گویند. سایر درمانهای سرطان سینه شامل شیمیدرمانی، داروهایی که سلولهای سرطانی را میکشند، و پرتودرمانی است که از انرژی برای از بین بردن سرطان استفاده میکند.
زنانی که سرطان آنها توسط هورمون استروژن تحریک می شود، ممکن است هورمون درمانی برای جلوگیری از اثرات استروژن بر سرطان خود دریافت کنند. درمان های سرطان سینه امروزی بهتر از همیشه هستند. بسیاری از زنان مبتلا به سرطان سینه به زندگی طولانی و سالم ادامه می دهند. چشم انداز واقعاً به سرعت رشد تومور و میزان گسترش آن بستگی دارد. به همین دلیل بسیار مهم است که هر گونه تغییر در سینه خود را به محض مشاهده به پزشک خود گزارش دهید. زنانی که به دلیل سابقه خانوادگی در معرض خطر بالایی برای ابتلا به سرطان سینه هستند، می توانند با پزشک خود در مورد مصرف دارو یا حتی انجام عمل جراحی برای کاهش خطر صحبت کنند.
نحوه انجام بیوپسی پستان - استریوتاکتیک
از شما خواسته می شود که از کمر به بالا لباس بپوشید. در طول بیوپسی، شما بیدار هستید.
به احتمال زیاد از شما خواسته می شود که رو به پایین روی میز بیوپسی دراز بکشید. سینهای که در حال بیوپسی است از سوراخی در میز آویزان است. میز بالا می رود و دکتر از زیر بیوپسی را انجام می دهد. در برخی موارد، بیوپسی استریوتاکتیک سینه در حالی که شما در وضعیت عمودی نشسته اید انجام می شود.
خطرات بیوپسی پستان – استریوتاکتیک
احتمال کمی عفونت در محل تزریق یا برش جراحی وجود دارد.
کبودی شایع است، اما خونریزی بیش از حد نادر است.
مقالات پیشنهادی :
سونوگرافی غربالگری دوم
سونوگرافی غربالگری اول
سونوگرافی بارداری
سونوگرافی شبانه روزی
در طول انجام بیوپسی چه اتفاقی می افتد؟
پس از بررسی، از شما خواسته می شود که لباس بیمارستان را بپوشید و به اتاق بیوپسی اسکورت کنید. تکنسین از شما می خواهد که روی میز معاینه مخصوص دراز بکشید و مطمئن شوید که تا حد امکان راحت هستید. سینه شما از طریق یک دهانه گرد مخصوص در میز قرار می گیرد. سپس جدول بالا می رود تا پزشک و تکنسین بتوانند از پایین کار کنند.
مرحله اول: یافتن بافت غیر طبیعی
بخش اول عمل بسیار شبیه به ماموگرافی شما خواهد بود، با این تفاوت که شما به جای ایستادن دراز کشیده اید. سینه شما با یک دست و پا فشاری فشرده می شود، درست مانند زمان ماموگرافی. برای اطمینان از اینکه ناحیه سینه حاوی ضایعه به درستی در پنجره پارو قرار گرفته است، یک عکس اشعه ایکس تأیید کننده گرفته می شود.
پس از تایید موقعیت، دو عکس استریو اشعه ایکس گرفته می شود. آنها را تصاویر استریو می نامند زیرا تصاویری از یک منطقه از زوایای مختلف هستند. با کمک یک کامپیوتر، موقعیت دقیق سوزن بیوپسی از روی این تصاویر استریو مشخص می شود.
مرحله دوم: بیوپسی از بافت غیر طبیعی
با استفاده از این اطلاعات، پزشک سپس دستگاهی را که سوزن بیوپسی را نگه می دارد برای زاویه صحیح ورود قرار می دهد. سپس، پزشک با تزریق یک بیحس کننده موضعی به سینه، ناحیه بیوپسی را بیحس میکند. این کار با یک سوزن بسیار ریز انجام می شود و ممکن است در محل تزریق احساس سوزش خفیفی در سینه خود داشته باشید.
پس از اثر بی حسی موضعی، پزشک سوزن بیوپسی را در سینه شما وارد می کند. سپس مجموعه دیگری از اشعه ایکس استریو برای اطمینان از قرار دادن صحیح سوزن گرفته می شود. پس از تایید قرار دادن، پزشک به شما میگوید تا زمانی که نمونههای بافتی گرفته میشوند، کاملاً ثابت بمانید.
هنگامی که پزشک تمام نمونه ها را بازیابی کرد، پدال فشرده سازی از سینه شما آزاد می شود. سپس پرستار یا تکنسین به مدت پنج تا ده دقیقه به محل بیوپسی فشار وارد می کند تا از خونریزی جلوگیری کند. پس از آن، یک پانسمان اعمال می شود که در خانه می پوشید.
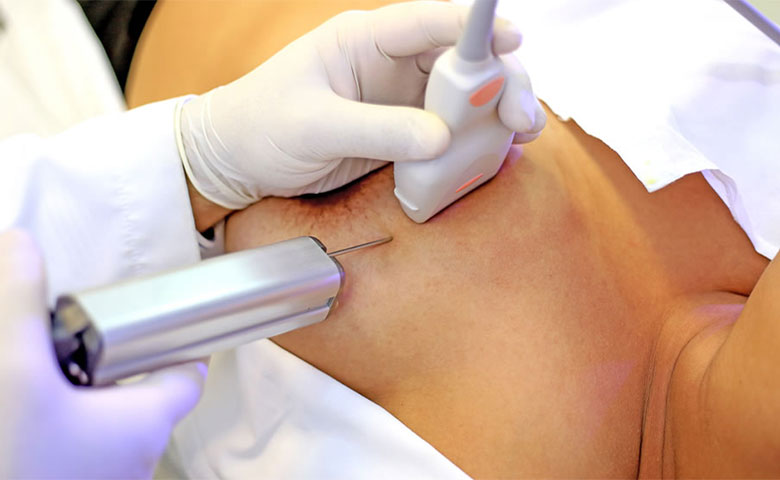
سونوگرافی (تصویربرداری پستان)
سونوگرافی پستان اغلب همراه با ماموگرافی انجام می شود. سونوگرافی می تواند برای به دست آوردن اطلاعات در مورد ناحیه ای از پستان که مورد نگرانی بالینی است یا برای افزودن اطلاعات بیشتر به چیزی که در ماموگرافی شناسایی شده است استفاده شود. سونوگرافی یک فناوری پرکاربرد است که تصاویر دقیقی از بدن تولید می کند.
اولتراسوند از امواج صوتی با فرکانس بالا (بسیار بالاتر از شنیدن گوش انسان) استفاده می کند. این امواج صوتی توسط کاوشگر اولتراسوند (مبدل) تولید می شوند و امواج صوتی بازتاب شده (پژواک) توسط کاوشگر شناسایی می شوند و برای ایجاد تصویری استفاده می شوند که این تصاویر بر روی مانیتور دستگاه اولتراسوند نشان داده می شود. انرژی صوتی مورد استفاده به عنوان گرما توسط بدن جذب می شود، اما اثر گرمایی قابل توجهی وجود ندارد.
مقالات پیشنهادی :
سونوگرافی غربالگری دوم
سونوگرافی غربالگری اول
سونوگرافی بارداری
روش سونوگرافی تصویربرداری سینه
ممکن است از شما خواسته شود که لباس بپوشید، اما در طول معاینه به جز ناحیه مورد نیاز برای معاینه، تحت پوشش قرار خواهید گرفت. ممکن است از شما خواسته شود که برای معاینه سونوگرافی روی یک میز دراز بکشید، معمولاً سمت آسیب دیده را روی یک اسفنج موقعیت یابی بلند کنید و بازوی شما روی بالش کنار سرتان قرار گیرد. لایه ای از ژل روی ناحیه مورد بررسی پخش می شود تا تماس خوب را تسهیل کند زیرا این به تولید بهترین تصاویر ممکن کمک می کند. سپس مبدل اولتراسوند بر روی ناحیه مورد بررسی قرار می گیرد. معاینات سونوگرافی دردناک نیستند و عموماً تهاجمی نیستند. با این حال، اگر شما به خصوص حساس هستید، ممکن است کمی ناراحت کننده باشد.
بیوپسی بافت سطحی
بیوپسی بافت شامل برداشتن نمونه کوچکی از بافت از طریق سوزن است. سوزن با استفاده از سونوگرافی به جای خود هدایت می شود.
نمونه به آزمایشگاه پاتولوژی فرستاده می شود که نمونه بعدا مورد تجزیه و تحلیل قرار می گیرد. نتایج معمولاً در عرض 2 تا 3 روز در دسترس هستند. گزارش برای پزشک ارجاع کننده شما ارسال می شود و سپس این نتایج را به شما منتقل می کند.
روش
شما به بهترین شکل روی میز سونوگرافی دراز می کشید یا می نشینید تا به ناحیه ای که باید بیوپسی شود دسترسی پیدا کنید. پوست شما و همچنین پروب اولتراسوند با مواد ضد عفونی کننده تمیز می شود. رادیولوژیست از سونوگرافی برای هدایت یک سوزن ظریف به ناحیه صحیح استفاده می کند. معمولاً 2 یا 3 پاس سوزن برای گرفتن نمونه خوب مورد نیاز است. گاهی اوقات لازم است از یک سوزن بزرگتر استفاده شود. رادیولوژیست در این مورد با شما صحبت خواهد کرد.
خطرات یا عوارض جانبی
خطرات بالقوه عبارتند از:
عفونت در محل سوزن. برای به حداقل رساندن خطر عفونت از تکنیک آسپتیک (روش های کنترل دقیق عفونت) استفاده می شود.
خونریزی: خونریزی خفیف در ناحیه ممکن است باعث تورم آن شود که باید به طور طبیعی در طی چند روز فروکش کند. به ندرت، خونریزی بیش از حد ممکن است رخ دهد و ممکن است نیاز به تخلیه داشته باشد.
کبودی: ممکن است مقداری کبودی خفیف در محل وجود داشته باشد.
بیوپسی ممکن است نمونه کافی از بافت را دریافت نکند، که ممکن است نیاز به انجام بیوپسی مجدد داشته باشد.
قبل از اسکن شما
ضروری است که فیلم های اشعه ایکس و سونوگرافی قبلی شما در بیوپسی موجود باشد. لطفاً اینها را برای معاینه خود به همراه داشته باشید.
لطفاً در زمان رزرو به ما بگویید که آیا برای رقیق کردن خون خود از دارو استفاده می کنید (مانند وارفارین، آسپرین یا کلوپیدوگرل). ممکن است لازم باشد اینها برای رویه های خاصی متوقف شوند.
هیچ آمادگی دیگری لازم نیست، و می توانید قبل و بعد از عمل به طور معمول غذا بخورید و بنوشید. به استثنای داروهای رقیق کننده خون که در بالا ذکر شد، هر داروی دیگری را می توان به طور معمول مصرف کرد. اگر دیابت دارید و انسولین مصرف می کنید، داروها و رژیم غذایی معمول خود را مصرف کنید.
اطلاعات دیگر
شما می توانید پس از عمل غذا میل کنید و مایعات بنوشید.
می توانید آن شب یا روز بعد پانسمان یا باند خود را بردارید.
تا 24 ساعت پس از بیوپسی از انجام فعالیت های شدید خودداری کنید.
ممکن است پس از عمل کمی احساس ناراحتی داشته باشید. در صورت نیاز، یک مسکن ساده مانند پاراستامول (پانادول) باید تسکین دهد. آسپرین مصرف نکنید یک کیسه یخ در منطقه نیز ممکن است کمی تسکین دهد.
عفونت و خونریزی از عوارض بالقوه هستند. اگر متوجه افزایش قرمزی، تورم، تب یا درد شدید، به پزشک مراجعه کننده خود اطلاع دهید یا فوراً با کلینیکی که در آن تزریق انجام شده است تماس بگیرید.
مقالات پیشنهادی :
فیبرواسکن چیست؟
الاستوگرافی با سونوگرافی چیست؟
سونوگرافی سینه چیست و چرا انجام می شود؟
آمادگی سونو گرافی بیوپسی برست
بیوپسی تخلیه
این بیوپسی شامل تخلیه مایع از طریق یک سوزن یا لوله پلاستیکی است
سوزن یا لوله با استفاده از سونوگرافی، سی تی یا اشعه ایکس به داخل محل هدایت می شود.
برای دسترسی به ناحیه ای که باید تخلیه شود، به بهترین شکل روی تخت سونوگرافی دراز می کشید یا می نشینید.
پوست شما با ضد عفونی کننده تمیز می شود و بی حس کننده موضعی داده می شود. رادیولوژیست یک برش کوچک (برش) در پوست ایجاد می کند. معمولاً ابتدا یک سوزن با استفاده از دستگاه اولتراسوند، سی تی یا اشعه ایکس برای هدایت آن به ناحیه صحیح وارد می شود. یک لوله پلاستیکی وارد می شود که می تواند مایع / مجموعه را تخلیه کند. ممکن است لازم باشد بیش از یک پاس سوزن انجام شود تا جای مناسب قرار گیرد.
لوله با یک پانسمان روی پوست در موقعیت خود قرار می گیرد.
معمولاً یک بستری کوتاه مدت در بیمارستان ترتیب داده می شود تا مایعات طی چند ساعت تخلیه شود.
گاهی اوقات، اگر شما بستری هستید، لوله ممکن است یک شب در داخل بماند. به ندرت، زهکش برای مدت طولانی تری در آن باقی می ماند.
تخلیه را می توان به راحتی از روی بخش جدا کرد و یک پانسمان کوچک (بانداژ) اعمال کرد.
خطرات یا عوارض جانبی
عفونت در محل تخلیه. برای به حداقل رساندن خطر عفونت از تکنیک آسپتیک (روش های کنترل دقیق عفونت) استفاده می شود.
سوزن ممکن است اندام یا رگ خونی را سوراخ کند. اگر سوزن روده را سوراخ کند، ممکن است مقداری نشت در حفره شکم ایجاد شود که می تواند باعث عفونت شود و نیاز به جراحی داشته باشد.
به ندرت، خونریزی بیش از حد ممکن است رخ دهد و ممکن است نیاز به تخلیه، تزریق خون یا جراحی داشته باشد.
ضروری است که فیلم های اشعه ایکس، سی تی یا اولتراسوند قبلی شما در زمان تخلیه در دسترس باشد. لطفاً اینها را برای معاینه خود به همراه داشته باشید.
لطفاً به ما بگویید که آیا برای رقیق کردن خون خود از دارو استفاده می کنید (مانند وارفارین، آسپرین یا کلوپیدوگرل). ممکن است لازم باشد قبل از عمل مصرف این دارو را قطع کنید. با این حال، ابتدا باید این موضوع را با پزشک خود در میان بگذارید.
مهم است که کسی را داشته باشید که بعد از عمل شما را به خانه برساند.
زهکش تا زمانی که پزشک معالج شما تصمیم بگیرد که باید برداشته شود در جای خود باقی خواهد ماند. این ممکن است چندین ساعت یا چند روز باشد.
پس از برداشتن زهکش، یک پانسمان اعمال می شود. ممکن است یک تراوش کوچک از سایت وجود داشته باشد که باید پس از چند ساعت متوقف شود.
تا 24 ساعت پس از بیوپسی از انجام فعالیت های شدید خودداری کنید.
ممکن است کمی ناراحتی را تجربه کنید. در صورت لزوم، یک مسکن ساده مانند پاراستامول (پانادول) باید کمی تسکین دهد. آسپرین مصرف نکنید
عفونت یک عارضه بالقوه است. اگر متوجه افزایش قرمزی، تورم، تب یا درد شدید به پزشک مراجعه کننده خود اطلاع دهید یا فوراً با کلینیکی که درناژ انجام شده است تماس بگیرید.
بیوپسی در مرکز سونوگرافی و رادیولوژی الوند: فرآیند، اهمیت و مزایا
بیوپسی یک فرآیند پزشکی است که در آن نمونهای از بافت یا سلولها از بدن برای تجزیه و تحلیل دقیقتر و تشخیص بیماریها برداشته میشود. این فرآیند به ویژه در تشخیص سرطان و سایر بیماریهای مزمن اهمیت زیادی دارد. در دنیای امروز، استفاده از فناوریهای نوین مانند سونوگرافی و رادیولوژی در انجام بیوپسیها، دقت و کارایی این روشها را به شدت افزایش داده است. مرکز سونوگرافی و رادیولوژی الوند با استفاده از این فناوریها، خدمات بیوپسی را با بالاترین دقت و کیفیت ارائه میدهد.
فرآیند بیوپسی در مرکز سونوگرافی و رادیولوژی الوند
بیوپسی در مرکز سونوگرافی و رادیولوژی الوند با استفاده از دستگاههای پیشرفته انجام میشود. در این فرآیند، از سونوگرافی یا رادیولوژی برای هدایت دقیق سوزن بیوپسی به ناحیه مورد نظر استفاده میشود. به این ترتیب، پزشکان قادر هستند بدون نیاز به جراحی بزرگ، نمونهبرداری دقیقی از بافتهای مشکوک انجام دهند.
- استفاده از سونوگرافی در بیوپسی: در سونوگرافی بیوپسی، از امواج صوتی برای ایجاد تصاویری از داخل بدن استفاده میشود. این تصاویر به پزشک کمک میکند تا محل دقیق ناحیه مشکوک به بیماری را شناسایی کرده و سوزن بیوپسی را به درستی وارد کند. سونوگرافی معمولاً برای بیوپسیهای مربوط به نواحی نرم مانند پستانها، کبد، غده تیروئید و کلیهها استفاده میشود.
- استفاده از رادیولوژی در بیوپسی: در رادیولوژی، از اشعه ایکس برای ایجاد تصاویر دقیق از بافتهای داخلی بدن استفاده میشود. در برخی از موارد، بیوپسی با هدایت رادیولوژی برای نمونهبرداری از نواحی عمیقتر یا سختتر در دسترس مانند ریهها، استخوانها یا سایر ارگانها انجام میشود. در این روش، پزشک با استفاده از تصاویری که از طریق رادیولوژی ایجاد میشود، محل دقیق سوزن بیوپسی را پیدا میکند.
مزایای بیوپسی هدایت شده با سونوگرافی و رادیولوژی
استفاده از سونوگرافی و رادیولوژی در بیوپسیها مزایای زیادی دارد که به طور ویژه در مرکز سونوگرافی و رادیولوژی الوند، با رعایت استانداردهای بهداشتی و پزشکی، این مزایا به طور کامل قابل بهرهبرداری است. برخی از این مزایا عبارتند از:
- دقت بالا: استفاده از سونوگرافی و رادیولوژی به پزشکان این امکان را میدهد که دقیقاً محل مورد نظر را شناسایی کرده و سوزن بیوپسی را به طور صحیح وارد کنند. این دقت بالا احتمال خطا در نمونهبرداری را به حداقل میرساند.
- کمترین تهاجم: در مقایسه با جراحیهای باز، بیوپسی هدایت شده با سونوگرافی یا رادیولوژی روشهای کمتهاجمی محسوب میشود. به این معنی که بیمار تنها نیاز به تزریق موضعی بیحسی دارد و به طور معمول نیازی به بستری شدن ندارد.
- کاهش زمان بهبودی: با توجه به کمتهاجمی بودن این روش، زمان بهبودی سریعتر از جراحیهای سنتی است و بیمار معمولاً میتواند بعد از انجام بیوپسی به سرعت به فعالیتهای روزمره خود بازگردد.
- دقت در تشخیص: با نمونهبرداری دقیق از بافت، پزشکان قادر به تشخیص دقیقتر نوع بیماری و مرحله آن میشوند. این امر به برنامهریزی درمانی مؤثرتر کمک میکند.
- امنیت بیشتر برای بیمار: هدایت دقیق سوزن با استفاده از سونوگرافی و رادیولوژی باعث کاهش ریسک آسیب به بافتهای اطراف و عوارض جانبی میشود.
موارد استفاده از بیوپسی در مرکز سونوگرافی و رادیولوژی الوند
بیوپسیهای هدایتشده با سونوگرافی و رادیولوژی در مرکز سونوگرافی و رادیولوژی الوند برای تشخیص انواع بیماریها به کار میروند. این بیماریها شامل موارد زیر هستند.
- سرطانها: یکی از مهمترین کاربردهای بیوپسی برای تشخیص سرطانها است. از جمله سرطانهای پستان، ریه، کبد، تیروئید، کلیه، پروستات و سایر انواع سرطان که برای تشخیص و تعیین مرحله بیماری به بیوپسی نیاز دارند.
- بیماریهای غیر سرطانی: بیوپسیها نه تنها برای تشخیص سرطان بلکه برای بررسی دیگر بیماریهای غیر سرطانی مانند عفونتها، التهابات مزمن و کیستها نیز به کار میروند.
- مشکلات کلیه و کبد: بیماریهایی نظیر هپاتیت یا مشکلات کلیه میتوانند نیاز به نمونهبرداری از بافتهای این ارگانها داشته باشند که در این شرایط استفاده از سونوگرافی یا رادیولوژی بسیار مفید است.
- آسیبهای بافتی: در برخی موارد، آسیب به بافتهای نرم یا عضلات نیاز به ارزیابی دقیقتر و نمونهبرداری دارد که در این شرایط نیز بیوپسی با هدایت سونوگرافی و رادیولوژی انجام میشود.
اهمیت تخصص و تجربه در انجام بیوپسی
تخصص و تجربه پزشکان در انجام بیوپسیهای هدایتشده با سونوگرافی و رادیولوژی نقش بسیار مهمی در موفقیت این فرآیند دارند. در مرکز سونوگرافی و رادیولوژی الوند، پزشکان متخصص و با تجربه با استفاده از پیشرفتهترین تجهیزات، بیوپسیها را با دقت و حساسیت بالا انجام میدهند. این تخصص به همراه نظارت دقیق بر فرآیند، منجر به نتایج بهتر و دقیقتر میشود.
بیوپسیهای هدایتشده با سونوگرافی و رادیولوژی یکی از بهترین روشها برای تشخیص دقیق بیماریها هستند. مرکز سونوگرافی و رادیولوژی الوند با استفاده از فناوریهای پیشرفته، توانسته است تا خدمات بیوپسی را با بالاترین دقت و کیفیت به بیماران ارائه دهد. این روشها به دلیل کمتهاجمی بودن، دقت بالا و سرعت بهبودی سریع، جایگاه ویژهای در پزشکی امروز پیدا کردهاند و کمک زیادی به بهبود تشخیص و درمان بیماریها کردهاند.
بیوپسی آندومتر چیست؟
بیوپسی آندومتر یکی از روش های رایج در تشخیص مشکلات رحمی در زنان است. این به پزشکان کمک می کند تا بیماری های آندومتر را تشخیص دهند و همچنین به پزشکان اجازه می دهد بررسی کنند که آیا سطح هورمون های بدن که بر آندومتر تأثیر می گذارد متعادل هستند یا خیر.
- بیوپسی آندومتر چیست؟
بیوپسی آندومتر آزمایشی است که در آن پزشک از یک سوزن برای برداشتن نمونه کوچکی از پوشش داخلی رحم استفاده می کند. سپس نمونه ها در زیر میکروسکوپ تجزیه و تحلیل می شوند تا سلول های غیرطبیعی را جستجو کنند.
این روش علاوه بر اینکه در تشخیص بیماریهای آندومتر مؤثر است، به پزشکان کمک میکند تا بررسی کنند که آیا سطح هورمونهای بدن مؤثر بر آندومتر متعادل است یا خیر
- نحوه انجام بیوپسی آندومتر
در حال حاضر راه های زیادی برای انجام بیوپسی آندومتر وجود دارد، از جمله:
استفاده از یک دستگاه نرم و نی شکل برای مکیدن نمونه کوچکی از سلول ها از رحم زن. اگرچه این روش زمان کمتری می برد و به راحتی و سریع انجام می شود، اما می تواند برای برخی از بیماران منجر به گرفتگی عضلات شود. استفاده از دستگاه ساکشن الکترونیکی: این کار باعث می شود بیمار در حین انجام کار احساس ناراحتی کند. اسپری مایع همچنین به عنوان روش آبیاری جت شناخته می شود: به شستشوی بافت های واقع در رحم به خارج کمک می کند. قبل از انجام شستشوی بافت، پزشک با یک برس تخصصی لایه اولیه را برمی دارد.
- چرا باید بیوپسی آندومتر انجام شود؟
بیوپسی آندومتر یک روش بسیار دقیق و موثر است که تشخیص علت شرایطی مانند خونریزی غیرطبیعی واژن یا هیپرپلازی بیش از حد مخاط را برای پزشکان آسانتر میکند. رحم. به ویژه، این روش اغلب برای بررسی اینکه آیا بیمار سرطان آندومتر دارد یا خیر، استفاده می شود.
برای زنانی که برای باردار شدن مشکل دارند، انجام بیوپسی آندومتر به تشخیص مناسب بودن پوشش رحم برای بارداری کمک می کند. در حال حاضر می توان بیوپسی آندومتر را همراه با هیستروسکوپی انجام داد. این روش به پزشک اجازه می دهد تا از طریق یک لوله کوچک در پوشش داخلی رحم، داخل رحم را بررسی کند.
- بیوپسی آندومتر چه زمانی باید انجام شود؟
اگر آزمایش پاپ قبلی نشان دهد که سلول های پیش سرطانی در رحم شما وجود دارد، ممکن است بیوپسی آندومتر به شما پیشنهاد شود. در صورت داشتن هر یک از علائم زیر، پزشک ممکن است این آزمایش را نیز توصیه کند:
قاعدگی نامنظم، خونریزی شدید و طولانی مدت یا عدم قاعدگی خونریزی پس از واژینال در دوران یائسگی خونریزی در طول هورمون درمانی خونریزی پس از مصرف داروی سرطان سینه به نام تاموکسیفن هنگامی که سونوگرافی ضخیم شدن پوشش رحم را تشخیص می دهد بیوپسی آندومتر نمی تواند هیچ یک از علائم ذکر شده را برطرف یا از آن جلوگیری کند. با این حال، می تواند به پزشک کمک کند تا علت این علائم را مشخص کند و سپس درمان مناسب را برای بیمار تجویز کند.
- نکات قبل از انجام بیوپسی آندومتر
زنان باردار مطلقاً نباید بیوپسی آندومتر انجام دهند. علاوه بر این، برخی شرایط دیگر برای این آزمایش توصیه نمی شود، از جمله:
مبتلا به بیماری انعقاد خون بیماری التهابی حاد لگن سرطان دهانه رحم عفونت حاد واژن یا گردن رحم تنگی شدید یا تنگی دهانه رحم بیوپسی آندومتر در طول یا بعد از یائسگی نیز اندیکاسیون ندارد، مگر اینکه بیمار با خونریزی غیر طبیعی واژن مشکل داشته باشد.
- روش بیوپسی آندومتر
آماده سازی قبل از بیوپسی آندومتر قبل از انجام بیوپسی آندومتر، باید در مورد داروهایی که اخیرا مصرف کرده اید یا مصرف می کنید، از جمله داروهای ضد انعقاد، اطلاعاتی را به پزشک خود بدهید. .
همچنین ممکن است پزشک از شما بخواهد که آزمایشی برای بررسی اینکه آیا باردار هستید یا خیر. توجه داشته باشید که به مدت دو روز قبل از بیوپسی، نباید از هیچ کرم یا داروی دیگری در واژن استفاده کنید.
در حین عمل، نمونه های بافتی از رحم خارج شده و برای بررسی توسط پاتولوژیست به آزمایشگاه فرستاده می شود.
بیمار باید لایه زیر ناحیه کمر را برداشته و پارچه ای را به دور کمر بپیچد، سپس به پشت روی میز معاینه دراز بکشد، پاها را بلند کرده و روی رکاب قرار دهد تا پاها حفظ شود. پزشک از اسپکولوم روغن کاری شده برای وارد کردن داخل واژن بیمار استفاده می کند، سپس به آرامی و به آرامی دیواره واژن را باز می کند تا داخل واژن و دهانه رحم دیده شود. دهانه رحم با تزریق یا اسپری تمیز می شود و به صورت موضعی بی حس می شود.
در مرحله بعد، پزشک یک ابزار بیوپسی بسیار نازک و قابل انعطاف را در دهانه رحم قرار می دهد و برای جمع آوری نمونه به داخل رحم می رود. اکثر زنان در طول بیوپسی آندومتر کمی ناراحتی را تجربه می کنند. بیوپسی آندومتر معمولا در عرض 5-15 دقیقه انجام می شود
بعد از عمل پس از بیوپسی آندومتر، ممکن است حدود 1-2 روز در واژن خود احساس درد کنید. علائم معمولاً پس از بیوپسی مانند خونریزی واژینال، ترشح در عرض 1 هفته مشاهده می شود. هنگامی که خونریزی رخ می دهد، باید از تامپون استفاده کنید و تا 1 روز پس از بیوپسی از انجام تمرینات فیزیکی شدید یا بلند کردن اجسام سنگین خودداری کنید. همچنین تا زمانی که خونریزی متوقف نشده است، رابطه جنسی یا دوش گرفتن نداشته باشید.
نتایج بیوپسی آندومتر شما باید حدود 1 هفته پس از انجام آزمایش نتایج خود را دریافت کنید.
نتایج طبیعی: هیچ سلول غیرطبیعی یا سرطانی یافت نشد. کسانی که در دوران قاعدگی هستند، در زمان نمونه برداری، پوشش رحم باید برای مرحله قاعدگی مناسب باشد.
نتایج غیر طبیعی: شرایط غیر طبیعی زیر را تشخیص می دهد:
پولیپ ها یا فیبروم ها (توده های کوچک یا بزرگ در رحم) عفونت رحم، آندومتریت هیپرپلازی آندومتر. سرطان یا علائم اولیه سرطان آندومتر. داشتن مشکلات تیروئید بیوپسی آندومتر یک اقدام ایمنی مطلق نیست، همچنان هنگام انجام آن خطرات خاصی مانند خونریزی واژینال یا عفونت واژن را برای بیمار به همراه دارد. بنابراین باید یک مرکز پزشکی معتبر با تخصص بالا را برای انجام بیوپسی انتخاب کنید.
مقالات پیشنهادی :
آمادگی سونوگرافی دالپر واژینال
آمادگی رادیو گرافی عکس رنگی از مری
آمادگی سونوگرافی کلیه و مجاری ادراری
آمادگی سونو گرافی شکم و لگن
بیوپسی آندومتر چه چیزی را می تواند نشان دهد؟
هدف بیوپسی آندومتر بررسی پوشش داخلی رحم است. معمولاً این کار برای بررسی خونریزی غیر طبیعی واژن انجام می شود. به عنوان مثال در زنانی که بعد از یائسگی خونریزی دارند یا بین دوره های قاعدگی خود خونریزی دارند.
این آزمایش برای بررسی سرطان رحم (سرطان آندومتر) انجام می شود. همچنین باید به دنبال ضخیم شدن لایه داخلی رحم باشد که هیپرپلازی آندومتر نامیده می شود. نمونه بیوپسی زیر میکروسکوپ برای سلول های غیر طبیعی یا سلول های سرطانی بررسی می شود. اغلب اوقات، وقتی این آزمایش انجام می شود، نشان می دهد که سرطان وجود ندارد، اما مهم است که مطمئن شوید.
بیوپسی آندومتر نیز گاهی در زنانی که درمان ناباروری دارند انجام می شود. در این مورد، بیوپسی برای این است که ببیند آیا پوشش داخلی رحم به اندازه کافی رشد کرده است تا برای کاشت تخمک بارور شده آماده شود.
چگونه بیوپسی آندومتر را انجام می دهند؟
دو روش برای بیوپسی آندومتر وجود دارد:
بیوپسی آسپیراسیون
هیستروسکوپی - با استفاده از دوربین به داخل رحم نگاه کنید و ناحیه ای را برای بیوپسی پیدا کنید.
درادامه این مقاله روش نمونه برداری آسپیراسیون را شرح می دهیم.
بیوپسی آندومتر یک آزمایش بسیار سریع است و حدود 10 تا 15 دقیقه طول می کشد. این به عنوان یک روش سرپایی، در یک بیمارستان یا کلینیک ، یا گاهی اوقات یک جراحی عمومی انجام می شود.
برای انجام بیوپسی آندومتر، از شما خواسته می شود لباس های خود را از کمر به پایین درآورید و روی مبل معاینه دراز بکشید و زانوهای خود را خم کرده و پاها را از هم باز کنید. شبیه انجام آزمایش اسمیر است. مانند آزمایش اسمیر یا معاینه لگن، یک ابزار پلاستیکی به نام اسپکولوم در واژن قرار داده می شود تا آن را باز کند.
سپس متخصص بهداشتی که بیوپسی را انجام می دهد، می تواند گردن رحم (سرویکس) را در انتهای اسپکولوم ببیند. گاهی اوقات یک بی حس کننده موضعی روی دهانه رحم اعمال می شود. گاهی اوقات از ابزاری از نوع فورسپس به نام تناکولوم برای گرفتن دهانه رحم و ثابت نگه داشتن آن استفاده می شود.
سپس یک لوله نازک از طریق اسپکولوم به واژن شما ، از طریق دهانه رحم و داخل رحم منتقل می شود. معمولاً نوع لوله ای که در حال حاضر استفاده می شود کانول است، اگرچه انواع دیگری نیز وجود دارد. این لوله در لایه داخلی رحم به سمت بالا و پایین حرکت می کند و در حین انجام این کار مقداری بافت را می مکد.
این کار چندین بار انجام می شود تا به چندین قسمت از پوشش داخلی رحم برسد. این نمونه بافت از پوشش داخلی رحم سپس در مایعی (به نام فرمالین) قرار می گیرد تا آن را تا زمانی که به آزمایشگاه برسد، جایی که زیر میکروسکوپ بررسی می شود، حفظ شود. پس از برداشتن نمونه، اسپکولوم برداشته می شود و می توانید لباس بپوشید و به خانه بروید.
آیا بیوپسی آندومتر دردناک است؟
بیوپسی آندومتر ناراحت کننده است و برخی از زنان آن را دردناک می دانند. اگر بتوانید با وارد کردن اسپکولوم عضلات واژن خود را شل کنید، ناراحتی کمتری خواهید داشت.
آن ماهیچه ها تحت کنترل شما هستند و اگر آن ها را محکم فشرده نکنید، اسپکولوم راحت تر عبور می کند. ممکن است زمانی که لوله از دهانه رحم عبور می کند دردناک باشد، و ممکن است در هنگام برداشتن نمونه از پوشش داخلی رحم، کمی گرفتگی احساس کنید.
درد می تواند از همان نوع دردی باشد که در یک دوره قاعدگی تجربه می کنید، زیرا درد ناشی از انقباض همان عضلات رحم است. با این حال ، می تواند دردناک تر یا شدید تر باشد. گفته می شود ، برای اکثر زنان این قابل تحمل است.
برخی از پزشکان توصیه می کنند برای کاهش درد ، 30 دقیقه تا 1 ساعت قبل از عمل ، مسکن هایی مانند ایبوپروفن مصرف کنید. از تیم مراقبت های بهداشتی خود بپرسید که آیا این چیزی است که آن ها به شما توصیه می کنند.
ممکن است تا یک روز یا بیشتر بعد از آن دردهای گرفتگی مانند پریود داشته باشید و اگر به مسکن نیاز دارید می توانید از هر چیزی که به طور معمول برای دردهای پریود استفاده می کنید استفاده کنید. به عنوان مثال، ایبوپروفن، یا پاراستامول.
پس از بیوپسی آندومتر چه انتظاری داریم؟
همان طور که در بالا ذکر شد، ممکن است برای یک یا دو روز پس از عمل ، دردهای پریود کرامپی در قسمت پایین شکم خود داشته باشید. هم چنین ممکن است مقداری خونریزی خفیف مانند پریود داشته باشید. این معمولاً بیش از چند روز طول نمی کشد. در صورت نیاز از نوار بهداشتی استفاده کنید. شما باید بتوانید بلافاصله بعد از عمل رانندگی کنید و روز عادی خود را ادامه دهید.
آیا عوارضی دارد؟
ایجاد عوارض پس از بیوپسی آندومتر بسیار غیرعادی است. به ندرت ، لوله مورد استفاده می تواند درست از دیواره رحم عبور کند . گاهی اوقات ممکن است خونریزی زیادی بعد از آن وجود داشته باشد. گاهی اوقات عفونت ممکن است پس از آن ایجاد شود. اگر در هفته بعد از عمل درد شدید ، خونریزی زیاد ، یا ترشحات بدبو یا تب داشتید، فوراً به پزشک مراجعه کنید.
نتایج بیوپسی آندومتر چقدر طول می کشد؟
این به آزمایشگاه محلی شما بستگی دارد ، اما معمولا بین یک تا چهار هفته طول می کشد. متخصص بهداشتی که آزمایش را انجام داده است معمولاً نتیجه را به شما اطلاع می دهد. آن ها معمولاً در زمان بیوپسی به شما می گویند که چگونه این اتفاق می افتد - ممکن است از طریق تلفن، نامه، یا حضوری در قرار بعدی شما باشد.
چه کسانی نمی توانند بیوپسی آندومتر انجام دهند؟
در شرایط خاص، بیوپسی آندومتر توصیه نمی شود. این شامل:
اگر باردار هستید.
اگر شرایطی دارید که باعث خونریزی راحتتر میشود، مانند مشکلات سیستم انعقاد خون.
اگر در رحم، دهانه رحم، واژن یا لگن خود عفونت دارید.
چرا بیوپسی آندومتر انجام می شود؟
بیوپسی آندومتر روشی برای گرفتن نمونه بافت کوچکی از پوشش داخلی رحم است. سپس یک متخصص مراقبت های بهداشتی آن نمونه را زیر میکروسکوپ بررسی می کند تا سلول های غیر طبیعی را بررسی کند. اگر فردی علائم خونریزی غیرطبیعی را تجربه کند، این روش ضروری است. در صورتی که فرد موارد زیر را داشته باشد ممکن است نیاز به بیوپسی آندومتر داشته باشد:
خونریزی رحم به مدت 3 ماه یا بیشتر قبل از یائسگی
خونریزی بیش از حد یا طولانی مدت در طول سیکل قاعدگی
خونریزی رحم بعد از یائسگی
یک متخصص زنان همچنین بیوپسی آندومتر را برای بررسی بافت آندومتر پس از اینکه فرد تحت درمان هورمون درمانی برای سرطان آندومتر قرار گرفت، انجام می دهد.
آزمایش بیوپسی آندومتر برای چه شرایطی انجام می شود؟
پولیپ: پولیپ آندومتر یک رشد کوچک و خوش خیم در پوشش داخلی رحم است.
آدنومیوز: این وضعیتی است که در آن پوشش داخلی رحم به دیواره عضلانی رحم یعنی میومتر رشد می کند.
لیومیوم یا فیبروم رحم: فیبروم های رحمی تومورهای خوش خیم یا رشد دیواره عضلانی رحم هستند.
بدخیمی و هیپرپلازی: رایج ترین دلیلی که یک متخصص مراقبت های بهداشتی بیوپسی آندومتر را انجام می دهد، آزمایش سرطان آندومتر است. آنها همچنین به دنبال هیپرپلازی خواهند بود. این به ضخیم شدن و تغییرات پیش سرطانی پوشش رحم اشاره دارد که در برخی موارد می تواند منجر به سرطان شود.
کواگولوپاتی: این یک وضعیت پزشکی است که در آن توانایی بدن برای تشکیل لخته غیرطبیعی است.
اختلال تخمک گذاری: این یک اصطلاح پزشکی است که گروهی از شرایط را توصیف می کند که در آن اختلال در روند تخمک گذاری وجود دارد.
آندومتر: این به شرایطی اشاره دارد که می تواند بر روی آندومتر، که پوشش داخلی رحم است، تأثیر بگذارد. یک مثال آندومتریوز است.
مراقبت های پس از بیوپسی آندومتر و بهبودی
پس از عمل، فرد باید چند دقیقه قبل از رفتن به خانه استراحت کند.
ممکن است فردی بخواهد نوار بهداشتی بپوشد، زیرا ممکن است خونریزی رخ دهد. این طبیعی است و باید پس از چند روز فروکش کند.
فرد می تواند مسکن نیز مصرف کند. با این حال، آسپرین ممکن است احتمال خونریزی را افزایش دهد.
پس از بیوپسی آندومتر، فرد باید از موارد زیر اجتناب کند:
دوش کردن
داشتن رابطه جنسی به مدت 2 تا 3 روز
با استفاده از تامپون
بلند کردن اجسام سنگین
عوارض جانبی بیوپسی آندومتر
شایع ترین عارضه جانبی منبع مطمئن گرفتگی عضلات است. داروهای بدون نسخه معمولا می توانند به تسکین این مشکل کمک کنند. فرد می تواند انتظار لکه بینی و خونریزی خفیف را داشته باشد.
برخی از عوارض جانبی نادرتر وجود دارد که نشان دهنده نیاز به مراقبت فوری پزشکی پس از بیوپسی آندومتر است. این شامل:
گرفتگی هایی که بیشتر از 2 روز طول بکشد
تب
ترشحات بدبو
خونریزی شدید
دردی که به جای بهتر شدن بدتر می شود
این علائم می تواند نشان دهنده یک عارضه جانبی شدید یا غیرمنتظره پس از بیوپسی آندومتر باشد، مانند سوراخ شدن رحم یا عفونت لگن.
نتایج بیوپسی آندومتر و مراحل بعدی
پزشک نمونه های بافت آندومتر را برای آزمایش بیشتر به آزمایشگاه می فرستد.
همچنین ممکن است برای آزمایش اختلالات خونریزی نمونه خون بگیرند. زده می شود که 20٪ از افراد مبتلا به خونریزی غیرطبیعی رحمی دارای یک بیماری زمینه ای هستند که باعث خونریزی می شود.
اگر بیوپسی آندومتر سلول های پیش سرطانی یا سرطانی را نشان دهد، پزشک مراحل بعدی را با فرد در میان می گذارد. این مراحل بر اساس نوع سرطان و میزان پیشرفت آن بسیار متفاوت است.
پشتیبانی پس از تشخیص
منبع معتبر انجمن سرطان آمریکا راهنمای کمک به افرادی که تشخیص سرطان آندومتر را دریافت کرده اند ارائه می دهد. یک پزشک همچنین ممکن است گروههای حمایتی یا یک پرستار سرطان، پرستاری که مخصوصاً در ارتباط بیماران با منابع مورد نیاز و پشتیبانی برای مراقبت از سرطان آموزش دیده است، توصیه کند.
چه کسانی نباید بیوپسی آندومتر انجام دهند؟
همانطور که افرادی وجود دارند که می توانند از بیوپسی آندومتر استفاده کنند، جمعیت بیمارانی نیز وجود دارند که نباید بیوپسی آندومتر انجام دهند.
اینها شامل منابع قابل اعتماد کسانی هستند که:
بیماری التهابی حاد لگنی دارند
عفونت حاد مانند عفونت دهانه رحم یا واژن داشته باشید
سرطان دهانه رحم داشته باشید زیرا این روش می تواند باعث خونریزی قابل توجهی شود
حامله هستند
اگر فردی دارای یک اختلال خونریزی مانند هموفیلی یا بیماری فون ویلبراند باشد، باید با پزشک در مورد بیخطر بودن بیوپسی آندومتر مشورت کند.
بیوپسی آندومتر یک روش تشخیصی مهم است که به پزشک کمک می کند تا علل بالقوه خونریزی غیرطبیعی رحم را تشخیص دهد.
این روش سرپایی به حداقل آمادگی نیاز دارد و شایع ترین عارضه جانبی آن گرفتگی عضلات است. پس از عمل، ممکن است فرد بخواهد از نوار بهداشتی استفاده کند زیرا ممکن است خونریزی رخ دهد.
چرا بیوپسی آندومتر انجام می شود؟
بیوپسی آندومتر برای کمک به تشخیص دادن ناهنجاری های که در رحم وجود دارد انجام می شود. همین طور می تواند دیگر بیماری ها را هم تشخیص دهد.
بیوپسی آندومتر یک روش ایمن و کارآمد برای ارزیابی آندومتر از نظر نشانههای مختلف، شایعترین خونریزی غیرطبیعی رحم و خونریزی پس از یائسگی است. بیوپسی آندومتر برای تشخیص هیپرپلازی آتیپیک و سرطان آندومتر در زنان یائسه بسیار اختصاصی است. بارداری تنها منع مطلق این روش است. بیوپسی با یک کاتتر بیوپسی آندومتر انجام می شود که از طریق دهانه رحم به داخل حفره رحم وارد می شود. سپس پیستون کاتتر برای ایجاد مکش به بیرون کشیده می شود. نمونه برداری از بافت با چرخاندن کاتتر در حین حرکت آن به داخل و خارج از حفره رحم انجام می شود.
داروهای ضدالتهابی غیراستروئیدی را می توان قبل از عمل به صورت خوراکی تجویز کرد و لیدوکائین موضعی را می توان قبل از شروع عمل برای کاهش درد ناشی از عمل روی دهانه رحم اعمال کرد. تناکولوم را فقط در صورت نیاز به تحرک دهانه رحم یا زاویه دهی رحم باید اعمال کرد زیرا باعث افزایش درد و طولانی شدن زمان انجام عمل می شود. گرفتگی عارضه جانبی شایع است، اما عوارض جدی نادر است. در صورت عدم موفقیت این روش یا دریافت نمونه کافی، بیماران باید برای ارزیابی بیشتر ارجاع داده شوند. زنان یائسه و زنانی که علائم مداوم یا عود کننده دارند، حتی زمانی که نتایج بیوپسی طبیعی است، باید ارزیابی بیشتری دریافت کنند، زیرا نمونه برداری ممکن است ضایعات را از دست بدهد.
پزشک ممکن است بخواهد بیوپسی آندومتر را برای موارد زیر انجام دهد:
دلیل خونریزی بعد از یائسگی یا خونریزی های غیرطبیعی رحم را پیدا می کند
غربالگری سرطان آندومتر
ارزیابی باروری
پاسخ خود را به هورمون درمانی آزمایش کنید
شما مجاز به انجام بیوپسی آندومتر در دوران بارداری نیستید و در صورت داشتن هر یک از شرایطی که در ادامه گفته می شود نباید بیوپسی آندومتر را انجام دهید:
یک اختلال لخته شدن خون
بیماری التهابی حاد لگن
عفونت حاد دهانه رحم یا واژن
سرطان دهانه رحم
تنگی دهانه رحم یا تنگی شدید دهانه رحم
بیوپسی آندومتر برای موارد زیر انجام می شود:
اگر بخواهید سرطان رحم را بررسی کنید. برای مثال، بیوپسی آندومتر ممکن است برای کمک به تعیین علت برخی از نتایج غیرطبیعی تست پاپ انجام شود.
علت خونریزی شدید، طولانی یا نامنظم رحم را پیدا کنید. اغلب برای یافتن علت خونریزی رحم در زنانی که یائسه شده اند انجام می شود.
ببینید آیا پوشش داخلی رحم (آندومتر) در حال عبور از تغییرات طبیعی چرخه قاعدگی است یا خیر.
باردار هستند یا ممکن است باردار باشند. بیوپسی آندومتر در دوران بارداری انجام نمی شود.
هر دارویی مصرف می کنند
به هر دارویی حساسیت دارند.
مشکلات خونریزی داشته اید یا از داروهای رقیق کننده خون مانند آسپرین یا وارفارین (کومادین) استفاده کرده اید.
برای عفونت واژن، دهانه رحم یا لگن تحت درمان قرار گرفته اند.
24 ساعت قبل از بیوپسی از دوش گرفتن، استفاده از تامپون و استفاده از داروهای واژینال خودداری کنید. شما قبل از انجام دادن بیوپسی باید مثانه خود را خالی کنید.
ممکن است بخواهید 30 تا 60 دقیقه قبل از انجام بیوپسی از مسکن هایی مانند ایبوپروفن (ادویل یا موترین) استفاده کنید. این می تواند به کاهش هر گونه درد گرفتگی ناشی از بیوپسی کمک کند.
شما باید یک فرم رضایت نامه امضا کنید که بگوید خطرات بیوپسی آندومتر را درک کرده و با انجام آزمایش موافقت می کنید. در مورد هر گونه نگرانی در مورد نیاز به آزمایش، خطرات آن، نحوه انجام آن، یا معنای نتایج با پزشک خود صحبت کنید.
بیوپسی آندومتر معمولاً توسط یک متخصص زنان یا یک پرستار که برای انجام این آزمایش آموزش دیده است انجام می شود. نمونه توسط پاتولوژیست بررسی می شود.
به شما یک پوشش داده می شود تا دور کمرتان ببندید. سپس روی میز معاینه به پشت دراز می کشید و پاهای خود را بالا آورده و با تکیه گاه های پا (رکاب) حمایت می شوید.
پزشک شما ابزاری با تیغه های صاف و خمیده (اسپکولوم) را در واژن شما قرار می دهد. اسپکولوم به آرامی دیواره های واژن را از هم جدا می کند تا پزشک شما بتواند داخل واژن و دهانه رحم را ببیند. دهانه رحم با یک محلول مخصوص تمیز می شود تا خطر عفونت کاهش یابد و ممکن است با گیره ای به نام تناکولوم در جای خود گرفته شود.
ابزاری که نمونه با آن جمع آوری می شود از طریق دهانه رحم به داخل رحم انتقال داده می شود. ابزار ممکن است برای جمع آوری نمونه به بالا و پایین حرکت کند. اکثر زنان در طول بیوپسی دچار گرفتگی می شوند. بیوپسی آندومتر 5 تا 15 دقیقه طول می کشد.
شناسایی سرطان با استفاده از روش بیوپسی (نمونهبرداری)
یکی از مهمترین و دقیقترین راهکارهای تشخیص بیماریهایی مانند سرطان، استفاده از روش بیوپسی یا نمونهبرداری است. در این فرآیند، پزشک بخشی از بافت یا سلولهای ناحیهای از بدن که مشکوک به مشکلاتی نظیر تومور، التهاب یا عفونت است را برداشت کرده و برای بررسیهای تخصصی به آزمایشگاه ارسال میکند. پاتولوژیستها با بهرهگیری از فناوریهای پیشرفته و ابزارهای دقیق، این نمونهها را از نظر وجود تغییرات سلولی یا بافتی غیرعادی تحلیل میکنند.
بیوپسی نه تنها امکان شناسایی وجود سرطان را فراهم میکند، بلکه میتواند نوع و مرحله بیماری را نیز مشخص سازد. این اطلاعات به پزشک اجازه میدهد تا مناسبترین روش درمانی را متناسب با وضعیت بیمار انتخاب کرده و روند احتمالی بیماری را پیشبینی کند. برخلاف روشهایی مانند تصویربرداری که تصویری کلی از شرایط ارائه میدهند، نمونهبرداری قادر است اطلاعات دقیق و قطعی درباره ماهیت بیماری ارائه دهد. این روش که معمولاً با کمترین میزان درد و عوارض همراه است، جایگاه ویژهای در فرآیند تصمیمگیریهای درمانی دارد.
استفاده از نمونهبرداری برای تشخیص سرطان
نمونهبرداری یا بیوپسی یکی از ابزارهای کلیدی و قابل اعتماد در فرآیند تشخیص دقیق سرطان، بهویژه در مواردی است که تودههای غیرعادی در بدن، مانند ناحیه پستان، مشاهده میشود. این روش به پزشکان اجازه میدهد تا از بافتهای مشکوک نمونهگیری کرده و نوع سلولهای تشکیلدهنده آن را بررسی کنند. در شرایطی که در تصویربرداریهایی مانند ماموگرافی یا در معاینه فیزیکی تودهای دیده یا لمس میشود، تنها روش قطعی برای تعیین خوشخیم یا بدخیم بودن آن، انجام بیوپسی است.
بیوپسی نه تنها برای ارزیابی تودهها، بلکه برای بررسی سایر ناهنجاریها مانند کیستها یا رسوبات ریز کلسیم در بافت پستان نیز بهکار میرود. این روش این امکان را فراهم میسازد که با مشاهده مستقیم ساختار سلولی، تفاوت بین ضایعات سرطانی و غیرسرطانی با دقت بالا مشخص شود. همچنین در مواردی که تغییراتی مانند ترشحات غیرمعمول یا خونریزی از نوک پستان مشاهده شود، نمونهبرداری نقش مهمی در شناسایی علت ایفا میکند.
با بهرهگیری از اطلاعات بهدستآمده از بیوپسی، پزشکان میتوانند نوع ضایعه را بهدرستی تشخیص داده و بر اساس آن، طرح درمانی مؤثری را برای بیمار طراحی کنند. این روش، یکی از دقیقترین راهها برای دستیابی به تشخیص نهایی بیماریهای مرتبط با بافت پستان محسوب میشود.
روشهای مختلف نمونهبرداری برای تشخیص سرطان
نمونهبرداری بافتی یکی از شیوههای اصلی در فرآیند شناسایی بیماریهایی نظیر سرطان به شمار میرود. بسته به محل مورد نظر برای بررسی و نوع بافت، روشهای متنوعی برای نمونهگیری به کار گرفته میشوند. در ادامه، با رایجترین انواع این روشها آشنا میشویم:
۱.نمونهبرداری سطحی سلولها (Scraping)
این روش اغلب برای جمعآوری سلولها از سطح بافتها مورد استفاده قرار میگیرد؛ برای مثال، در غربالگری سرطان دهانه رحم، سلولها از سطح دهانه رحم با ابزار مخصوصی تراشیده میشوند. این روش سریع و نسبتاً ساده است.
۲.نمونهبرداری پانچ (Punch Biopsy)
در این شیوه، پزشک با استفاده از وسیلهای شبیه پانچ، تکهای کوچک از پوست را برمیدارد. این نوع نمونهبرداری بیشتر در بررسی مشکلات پوستی و تشخیص سرطانهای پوست کاربرد دارد.
۳.بیوپسی با سوزن (Needle Biopsy)
یکی از روشهای متداول برای دسترسی به بافتهای داخلی، استفاده از سوزن نازک و توخالی است. در این روش، بافت یا سلولها از نواحی عمیقتر مانند کبد یا کلیه و معمولاً با کمک راهنمایی تصویربرداری مثل سونوگرافی یا سیتیاسکن برداشته میشوند.
۴.نمونهبرداری آندوسکوپیک (Endoscopic Biopsy)
در این روش از لولهای باریک و انعطافپذیر که به دوربین و ابزار نمونهگیری مجهز است استفاده میشود. این لوله از طریق دهان یا سایر مسیرهای بدن وارد شده و امکان نمونهبرداری از اندامهایی مانند معده، روده یا ریه را فراهم میکند.
۵.بیوپسی جراحی باز (Open Biopsy)
زمانی که نیاز به بررسی تودههای بزرگ یا با احتمال بدخیمی بالا وجود دارد، از این روش استفاده میشود. در این نوع نمونهبرداری که تحت عمل جراحی انجام میشود، ممکن است کل توده یا بخشی از آن برداشته شود.
۶.آسپیراسیون با سوزن نازک (Fine Needle Aspiration)
در این تکنیک، با استفاده از سوزنی بسیار ظریف و سرنگ، سلول یا مایع از تودههایی مانند گرههای لنفاوی، پستان یا تیروئید استخراج میشود. این روش کمتهاجمی بوده و اغلب بدون نیاز به برش انجام میپذیرد.
۷.نمونهبرداری از مغز استخوان (Bone Marrow Biopsy)
برای بررسی اختلالات خونی نظیر سرطانهای خون (مانند لوسمی) یا کمخونیهای مزمن، از مغز استخوان، معمولاً در ناحیه لگن، نمونهبرداری میشود. این روش به پزشکان کمک میکند تا اطلاعات دقیقی درباره عملکرد سلولهای خونی کسب کنند.
آمادگیهای لازم پیش از انجام نمونهبرداری برای تشخیص سرطان
برای انجام نمونهبرداری (بیوپسی) با هدف تشخیص سرطان، رعایت برخی مراقبتهای پیش از عمل اهمیت زیادی دارد. این اقدامات کمک میکنند تا دقت تشخیص افزایش یافته و خطر بروز عوارض کاهش یابد. هر نوع نمونهبرداری ممکن است نیاز به آمادگیهای متفاوتی داشته باشد، بنابراین پیروی از توصیههای پزشک الزامی است.
یکی از نکاتی که باید جدی گرفته شود، قطع مصرف داروهای رقیقکننده خون مانند آسپرین، وارفارین، پلاویکس و داروهای ضدالتهابی غیر استروئیدی چند روز پیش از انجام بیوپسی است. این داروها میتوانند احتمال خونریزی حین یا پس از نمونهگیری را افزایش دهند.
اگر باردار هستید یا دچار بیماریهای زمینهای مانند اختلالات خونی میباشید، حتماً باید این موضوع را با پزشک خود در میان بگذارید تا اقدامات احتیاطی مناسب برای شما در نظر گرفته شود.
در برخی از انواع بیوپسی، لازم است که پیش از عمل ناشتا باشید. معمولاً توصیه میشود حدود ۶ ساعت پیش از انجام نمونهبرداری از خوردن و آشامیدن پرهیز کنید. همچنین ممکن است برای بررسی سلامت سیستم انعقادی، آزمایش خون از شما گرفته شود تا در صورت وجود اختلالات خونریزی، برنامهریزی لازم انجام گیرد.
ارائه اطلاعات دقیق در مورد داروهای مصرفی، سابقه پزشکی و وضعیت سلامت عمومی شما به پزشک، نقش مهمی در ایمنتر و موفقتر بودن فرآیند نمونهبرداری خواهد داشت.
مزایای انجام بیوپسی در مرکز الوند
بیوپسی یکی از مهمترین آزمایشات پزشکی است که برای تشخیص دقیق بسیاری از بیماریها و مشکلات پزشکی انجام میشود. این فرآیند به پزشکان کمک میکند تا نمونهای از بافت یا سلولهای بدن را جمعآوری کرده و آنها را تحت میکروسکوپ یا سایر روشهای آزمایشگاهی بررسی کنند. در این مقاله، به مزایای انجام بیوپسی در مرکز الوند پرداخته میشود، که به عنوان یکی از مراکز معتبر و تخصصی در زمینه پزشکی شناخته شده است.
دقت بالا در تشخیص بیماریها:بیوپسی به پزشکان این امکان را میدهد که نمونهای از بافت یا سلولهای بدن بیمار را استخراج کرده و تحت آزمایشهای دقیق قرار دهند. این فرآیند در مقایسه با سایر روشهای تشخیصی نظیر آزمایش خون، سونوگرافی یا اشعه ایکس، دقت بیشتری دارد. به خصوص در بیماریهایی مانند سرطان، بیماریهای خودایمنی، عفونتها و مشکلات کبدی یا کلیوی، بیوپسی میتواند تشخیص دقیق و به موقع را فراهم آورد.
در مرکز الوند، پزشکان متخصص و تجهیزات پیشرفتهای برای انجام این آزمایش وجود دارند که باعث میشود نتایج بهدستآمده بسیار دقیق و قابل اعتماد باشند. این دقت بالا در تشخیص، به پزشکان کمک میکند تا درمانهای مناسبتر و هدفمندتری را برای بیمار انتخاب کنند.
پزشکان متخصص و تیم درمانی مجرب:یکی از بزرگترین مزایای انجام بیوپسی در مرکز الوند، حضور پزشکان و کادر درمانی مجرب است. این مرکز به دلیل داشتن تیم پزشکی متخصص در زمینههای مختلف، امکان انجام انواع مختلف بیوپسیها (بیوپسیهای سوزنی، برشی، باز، و... ) را با بالاترین استانداردهای علمی فراهم میآورد. این تیم از پزشکان متخصص در زمینههایی مانند جراحی، پاتولوژی، رادیولوژی و آنکولوژی تشکیل شده است، که به بیماران اطمینان میدهند که مراحل بیوپسی بهدرستی و با کمترین ریسک انجام میشود.
دستگاهها و تجهیزات پیشرفته:مرکز الوند مجهز به مدرنترین دستگاههای تصویربرداری و تجهیزات آزمایشگاهی است. این تجهیزات کمک میکنند تا فرایند بیوپسی به طور دقیقتر و سریعتر انجام شود. برای مثال، دستگاههای سونوگرافی و سیتیاسکن پیشرفته در این مرکز به پزشکان کمک میکند تا دقیقترین نقاط را برای انجام بیوپسی پیدا کنند و از هرگونه خطا در روند جمعآوری نمونه بافت جلوگیری کنند.
وجود این تجهیزات باعث میشود که بیوپسی در مرکز الوند با حداقل درد و خطر برای بیمار انجام شود. همچنین، دقت بالای دستگاهها امکان انجام بیوپسیهای کمتر تهاجمی را فراهم میآورد که موجب بهبود راحتی بیمار و کاهش زمان بهبودی میشود.
بیخطر بودن و کاهش عوارض جانبی:در مرکز الوند، سعی بر این است که بیوپسی با حداقل عوارض جانبی و ریسک برای بیمار انجام شود. این مرکز به دلیل رعایت استانداردهای پزشکی روز دنیا و استفاده از تکنیکهای پیشرفته در انجام بیوپسی، از بروز عوارضی مانند خونریزی، عفونت یا آسیب به بافتهای مجاور جلوگیری میکند. بیوپسیهای انجامشده تحت نظر متخصصان با تجربه باعث میشود که بیمار پس از انجام آزمایش، سریعتر به زندگی روزمره خود بازگردد.
علاوه بر این، مراقبتهای پس از بیوپسی بهطور دقیق و حرفهای در مرکز الوند انجام میشود. تیم پزشکی و پرستاری مرکز، تمامی دستورالعملها و نکات مراقبتی را برای بیمار توضیح داده و از نزدیک وضعیت او را تحت نظر دارند.
نتایج سریع و دقیق:یکی دیگر از مزایای انجام بیوپسی در مرکز الوند، سرعت بالای دریافت نتایج است. مرکز الوند با داشتن لابراتوارهای پیشرفته و تیم پاتولوژی مجرب، قادر است که نتایج بیوپسی را در کوتاهترین زمان ممکن در اختیار بیمار قرار دهد. دریافت سریع نتایج به پزشکان این امکان را میدهد که برنامهریزی درمانی خود را هر چه سریعتر آغاز کنند و در موارد حساس مانند سرطان، زمانبر بودن این فرآیند، به هیچوجه مضر نباشد.
ارائه مشاوره و پیگیری درمانی:مرکز الوند تنها به انجام بیوپسی محدود نمیشود بلکه پس از انجام آزمایش، تیم پزشکی این مرکز به صورت دقیق وضعیت بیمار را پیگیری کرده و در صورت نیاز مشاورههای درمانی لازم را ارائه میدهند. این پیگیریها کمک میکند تا بیمار درک کاملی از وضعیت سلامتی خود داشته باشد و مراحل بعدی درمان را به بهترین شکل ممکن طی کند.
حمایت از بیماران در تمامی مراحل:یکی از نقاط قوت مرکز الوند، حمایت همهجانبه از بیماران در تمامی مراحل درمان است. از مشاورههای اولیه قبل از انجام بیوپسی تا توضیحات کامل در مورد روند انجام آزمایش، تمامی موارد به دقت به بیماران توضیح داده میشود. بیمارانی که در مرکز الوند تحت بیوپسی قرار میگیرند، احساس امنیت و راحتی دارند زیرا از تمامی مراحل درمان خود اطلاع دارند و در صورت بروز هرگونه نگرانی، تیم پزشکی در دسترس است تا پاسخگوی سوالات آنها باشد.
بهرهمندی از خدمات بیمه:یکی دیگر از مزایای انجام بیوپسی در مرکز الوند، امکان استفاده از خدمات بیمه است. این مرکز با بسیاری از شرکتهای بیمه قرارداد دارد و بیماران میتوانند با استفاده از بیمههای درمانی خود، هزینههای انجام بیوپسی را به صورت کامل یا جزئی پوشش دهند. این امر کمک میکند تا هزینههای درمان برای بیمار کاهش یابد و فرآیند درمان به راحتی پیش برود.
آزمایشهای دقیق و تخصصی:مرکز الوند برای انواع بیوپسیهای تخصصی مانند بیوپسیهای ریه، کبد، پروستات، پستان و سایر اندامها، آزمایشهایی دقیق و مطابق با استانداردهای جهانی ارائه میدهد. این آزمایشها به پزشکان کمک میکنند تا با کمترین اشتباه و سریعترین زمان، تشخیص دقیقی از وضعیت بیمار داشته باشند و برنامه درمانی خود را بر اساس نتایج بیوپسی تنظیم کنند.
فضای آرام و حرفهای:محیط مرکز الوند به گونهای طراحی شده است که بیماران در آن احساس راحتی و آرامش داشته باشند. فضای آرام و بهداشتی، حضور پرسنل خوشبرخورد و حرفهای، و رعایت تمامی اصول پزشکی، باعث میشود بیماران حتی در شرایط حساس و استرسزا همچنان احساس امنیت و آرامش کنند.
انجام بیوپسی در مرکز الوند با توجه به امکانات پیشرفته، تیم پزشکی متخصص، و تعهد به کیفیت خدمات، میتواند مزایای فراوانی برای بیماران به ارمغان آورد. از دقت بالا در تشخیص بیماریها تا مراقبتهای پس از انجام بیوپسی، این مرکز یک انتخاب مناسب برای انجام این آزمایشات حساس و حیاتی است. بهطور کلی، مرکز الوند با فراهم آوردن محیطی حرفهای و مطمئن، همواره در خدمت بیماران است تا آنها بهترین خدمات درمانی را دریافت کنند.
نمونهبرداری با سوزن (بیوپسی) چیست و چگونه انجام میشود؟
نمونهبرداری سوزنی، که در اصطلاح پزشکی به آن FNA یا Fine Needle Aspiration گفته میشود، یکی از روشهای مهم و رایج برای تشخیص بیماریها و بررسی سلولها در بافتهای مختلف بدن است. این روش به پزشکان امکان میدهد تا بدون نیاز به جراحی باز، اطلاعات دقیقی از وضعیت سلولها و بافتها به دست آورند. نمونهبرداری سوزنی معمولاً برای ارزیابی بافتهایی مانند تیروئید، پستان، کبد، لوزالمعده و غدد لنفاوی کاربرد دارد و به تشخیص بیماریهایی مانند سرطان، عفونت یا التهاب کمک میکند.
در این روش، از یک سوزن بسیار نازک و ظریف برای استخراج سلولها یا مایع موجود در بافت استفاده میشود. پزشک ابتدا محل مورد نظر برای نمونهبرداری را مشخص میکند. این انتخاب معمولاً بر اساس علائم بیمار، معاینه بالینی یا نتایج تصویربرداری قبلی انجام میشود. سپس سوزن به آرامی وارد بافت میشود و سلولها یا نمونهای کوچک از بافت جمعآوری میگردد. این نمونهها پس از جمعآوری، به آزمایشگاه ارسال میشوند تا زیر میکروسکوپ بررسی شده و وجود سلولهای غیرطبیعی یا تغییرات بیماریزا در آنها مشخص شود.
نمونهبرداری سوزنی میتواند به شکل تحت هدایت تصویربرداری انجام شود. در این حالت، پزشک از ابزارهای تصویربرداری مانند سونوگرافی، رادیوگرافی، سیتیاسکن (CT) یا امآرآی (MRI) استفاده میکند تا موقعیت دقیق بافت مورد نظر را شناسایی کند و نمونهبرداری با دقت بیشتری انجام شود. هدایت تصویربرداری باعث افزایش دقت روش میشود و خطر آسیب به بافتهای اطراف را کاهش میدهد.
یکی از مزایای اصلی نمونهبرداری سوزنی، کمتهاجمی بودن آن است. برخلاف جراحی باز، این روش نیاز به برش بزرگ ندارد و معمولاً دوره نقاهت کوتاهی دارد. همچنین، احتمال بروز عوارض جدی در آن نسبتاً کم است و بیمار میتواند به سرعت به فعالیتهای روزمره بازگردد. علاوه بر این، نمونهبرداری سوزنی میتواند در تشخیص سریع بیماریها مؤثر باشد و به پزشک کمک کند تا طرح درمان مناسب را بدون تأخیر شروع کند.
این روش به طور خاص در تشخیص انواع تودهها و تومورها اهمیت دارد. برای مثال، در بررسی یک گره تیروئید یا توده در پستان، FNA میتواند نشان دهد که این توده خوشخیم است یا نیاز به اقدامات درمانی بیشتری دارد. همچنین در مواردی که پزشک به سرطان کبد یا لوزالمعده شک دارد، نمونهبرداری سوزنی میتواند اطلاعات ضروری برای تصمیمگیریهای درمانی فراهم کند.
با اینکه نمونهبرداری سوزنی روشی نسبتاً ایمن است، همچنان ممکن است عوارض خفیفی مانند کبودی، درد خفیف یا خونریزی کم در محل نمونهبرداری رخ دهد. این عوارض معمولاً کوتاهمدت هستند و نیاز به درمان خاصی ندارند. پزشکان معمولاً قبل از انجام FNA، بیماران را درباره روند انجام آن، مراقبتهای بعد از نمونهبرداری و عوارض احتمالی راهنمایی میکنند تا تجربهای مطمئن و کمدردسر داشته باشند.
به طور خلاصه، نمونهبرداری سوزنی یا FNA یک روش تشخیصی دقیق، سریع و کمتهاجمی است که پزشکان را قادر میسازد سلولها و بافتهای بدن را بررسی کنند و تصمیمات درمانی مناسب را اتخاذ نمایند. با پیشرفت تکنولوژی تصویربرداری و تجهیزات پزشکی، این روش هر روز دقیقتر و ایمنتر شده و نقش مهمی در تشخیص و درمان بیماریها ایفا میکند.
انواع نمونه برداری سوزنی
نمونهبرداری سوزنی یکی از روشهای متداول برای بررسی بافتها و سلولهای مشکوک در بدن است که در تشخیص بیماریها به خصوص سرطان نقش بسیار مهمی دارد. این روشها معمولاً به منظور تعیین ماهیت تودهها، بررسی تغییرات غیرطبیعی سلولی و تشخیص زودهنگام بیماریها انجام میشوند. انواع مختلفی از نمونهبرداری سوزنی وجود دارد که هر کدام مزایا و محدودیتهای خاص خود را دارند و انتخاب روش مناسب بستگی به محل توده، اندازه آن و نوع بیماری دارد.
نمونهبرداری با سوزن نازک (FNA – Fine Needle Aspiration)
یکی از رایجترین روشها، نمونهبرداری با سوزن نازک است. در این روش، پزشک با استفاده از یک سوزن بسیار باریک، سلولها یا بافت کوچکی از ناحیه مشکوک را استخراج میکند. این نمونهها سپس به آزمایشگاه فرستاده میشوند تا با میکروسکوپ بررسی شوند. از آنجایی که سوزن نازک است، این روش معمولاً کمتهاجمی و با درد کمتر همراه است و برای بررسی تودههای سطحی و غدد لنفاوی کوچک مناسب است. با وجود این، به دلیل حجم کوچک نمونه، گاهی اوقات ممکن است اطلاعات کافی برای تشخیص کامل به دست نیاید.
نمونهبرداری با سوزن بزرگ (Core Needle Biopsy – CNB)
روش دیگر، نمونهبرداری با سوزن بزرگ است که به آن بیوپسی هستهای نیز گفته میشود. در این روش از سوزنی بزرگتر استفاده میشود تا حجم بیشتری از بافت برداشته شود. این نمونهها به دلیل اندازه بزرگتر، اطلاعات دقیقتری از ساختار سلولی و معماری بافت ارائه میدهند و تشخیص بیماریهای پیچیدهتر مانند انواع خاص سرطانها را تسهیل میکنند. CNB معمولاً برای بافتهای عمیقتر یا تودههایی که دسترسی به آنها دشوار است، توصیه میشود.
نمونهبرداری با سوزن رباتیک (Robotic Needle Biopsy)
با پیشرفت فناوری پزشکی، نمونهبرداری رباتیک نیز وارد عرصه تشخیص شده است. در این روش، هدایت سوزن توسط سیستم رباتیک انجام میشود و پزشک میتواند با دقت بسیار بالا، نمونهای از ناحیه مشکوک را بردارد. این روش به دلیل دقت بیشتر، ریسک خطا را کاهش میدهد و معمولاً با درد کمتر برای بیمار همراه است. نمونهبرداری رباتیک برای تودههای کوچک یا در مکانهایی که دسترسی به آنها سخت است، بسیار مفید است.
نمونهبرداری با سوزن تخلیه یا مکشی (Vacuum-Assisted Biopsy)
نوع دیگری از نمونهبرداری سوزنی، روش مکشی یا تخلیه است که با نام Vacuum-Assisted Biopsy شناخته میشود. در این روش، از سوزنی بزرگ و مجهز به مکش استفاده میشود تا حجم بیشتری از بافت برداشته شود. این روش به پزشک امکان میدهد تا نمونههایی با کیفیت بالاتر و حجم کافی برای بررسیهای آزمایشگاهی دریافت کند. به دلیل طراحی ویژه این سوزن، معمولاً درد کمتری نسبت به بیوپسیهای سنتی ایجاد میشود و احتمال خطا در برداشت نمونه کاهش مییابد.
انتخاب هر یک از این روشها نیازمند بررسی دقیق وضعیت بیمار است. عواملی مانند نوع توده، محل آن، وضعیت عمومی بیمار و هدف تشخیص در انتخاب روش نقش تعیینکننده دارند. برای مثال، نمونهبرداری با سوزن نازک برای بررسی اولیه مناسب است، اما برای تشخیص قطعی برخی سرطانها، روشهایی مانند CNB یا بیوپسی مکشی ترجیح داده میشوند. همچنین، نمونهبرداری رباتیک و روشهای کمتهاجمیتر، مخصوصاً در نواحی حساس بدن، میتوانند تجربه بیمار را بهبود دهند.
تصمیمگیری درباره روش مناسب همیشه باید توسط پزشک متخصص انجام شود. پزشک پس از معاینه، بررسی تصاویر رادیولوژیک و ارزیابی شرایط فرد، بهترین گزینه را انتخاب کرده و جزئیات روش، مزایا، محدودیتها و مراقبتهای بعد از نمونهبرداری را به بیمار توضیح میدهد. توجه به این نکات میتواند خطرات احتمالی را کاهش داده و دقت تشخیص را افزایش دهد. نمونهبرداری سوزنی، با وجود تفاوتهای روشها، همواره یک ابزار مهم و غیرجراحی برای تشخیص بیماریها است که با انتخاب صحیح، میتواند اطلاعات ارزشمندی برای درمان و مدیریت بیماریها فراهم کند.
بیوپسی از همه جای بدن در مرکز سونوگرافی و رادیولوژی الوند: تشخیص دقیق با دقت بالا
تشخیص زودهنگام بیماریها، پایه و اساس درمان موفق است. یکی از روشهای مهم و حیاتی برای تشخیص بیماریهای مختلف، انجام بیوپسی است. بیوپسی به معنای نمونهبرداری از بافت بدن و بررسی آن در آزمایشگاه میباشد و به پزشکان کمک میکند تا بیماریها را با دقت بالا شناسایی کنند. در مرکز سونوگرافی و رادیولوژی الوند، ارائه خدمات بیوپسی از همه نقاط بدن با تکنولوژی پیشرفته و کادر مجرب انجام میشود تا بیماران بتوانند با خیالی آسوده، دقیقترین تشخیصها را دریافت کنند.
بیوپسی چیست و چرا اهمیت دارد؟
بیوپسی یک روش پزشکی است که در آن پزشک نمونه کوچکی از بافت یا مایع بدن را برداشته و تحت بررسیهای آزمایشگاهی قرار میدهد. هدف اصلی بیوپسی، تشخیص وجود بیماریهای مختلف از جمله سرطان، عفونت، التهاب و سایر اختلالات بافتی است. این روش، اطلاعات دقیقتری نسبت به آزمایشهای خون یا تصویربرداری ارائه میدهد و معمولاً پایه تصمیمگیریهای درمانی پزشکان محسوب میشود.
در بسیاری از موارد، تصویربرداریهایی مانند سونوگرافی، MRI و CT تنها وجود یک مشکل یا ضایعه را نشان میدهند، اما نمیتوانند ماهیت دقیق آن را تعیین کنند. اینجاست که بیوپسی وارد عمل میشود و با بررسی میکروسکوپی بافت، تشخیص قطعی بیماری را ممکن میسازد.
انواع بیوپسی های بدن
در مرکز سونوگرافی و رادیولوژی الوند، انواع بیوپسیها با تجهیزات مدرن و استانداردهای بینالمللی انجام میشوند:
بیوپسی سوزنی (Core Needle Biopsy): این روش با استفاده از یک سوزن ویژه، نمونهای از بافت هدف برداشته میشود. بیوپسی سوزنی معمولاً برای غدهها، تودههای زیرپوستی، بافتهای کبد، تیروئید، پستان و اندامهای داخلی کاربرد دارد.
بیوپسی آسپیراسیون با سوزن ظریف (Fine Needle Aspiration - FNA): در این روش، سوزن نازکتری برای برداشتن سلولها و مایعات استفاده میشود. بیوپسی FNA کمتر تهاجمی است و معمولاً برای بررسی سریع تودهها یا غدههای کوچک مناسب است.
بیوپسی با راهنمای تصویربرداری: برای اطمینان از برداشت دقیق نمونه، برخی بیوپسیها تحت راهنمای سونوگرافی، CT یا MRI انجام میشوند. این روش مخصوصاً برای اندامهای عمیق یا مناطقی که دسترسی مستقیم دشوار است کاربرد دارد.
بیوپسی از پوست، غدد لنفاوی و اندامهای سطحی: برخی بیوپسیها شامل نمونهبرداری از پوست، غدد لنفاوی و سایر بافتهای سطحی بدن هستند که معمولاً تحت بیحسی موضعی انجام میشوند و دوره نقاهت کوتاهی دارند.
بیوپسی از نقاط مختلف بدن
مرکز سونوگرافی و رادیولوژی الوند با داشتن تجربه گسترده، قادر است بیوپسی از تمامی نقاط بدن را با ایمنی بالا انجام دهد. برخی از مناطق رایج شامل:
- پستان: برای تشخیص تودهها و ضایعات پستانی.
- کبد: برای بررسی التهاب، فیبروز یا سرطان کبد.
- غدد تیروئید: برای تشخیص گرهها و اختلالات تیروئید.
- غدد لنفاوی: برای بررسی التهاب یا سرطان لنفاوی.
- ریهها و قفسه سینه: در برخی موارد بیوپسی ریه تحت راهنمای CT انجام میشود.
- پوست و بافتهای سطحی: نمونهبرداری از زخمها، تودهها و ضایعات پوستی.
- غده فوق کلیوی، کلیه و سایر اندامهای داخلی: تحت راهنمای تصویربرداری پیشرفته.
چرا بیوپسی در مرکز سونوگرافی و رادیولوژی الوند؟
انتخاب مرکز مناسب برای بیوپسی اهمیت بالایی دارد، زیرا دقت در نمونهبرداری و امنیت بیمار تاثیر مستقیم بر نتایج دارد. مرکز سونوگرافی و رادیولوژی الوند با ویژگیهای زیر، انتخابی مطمئن برای بیماران است:
تجهیزات پیشرفته و مدرن: مرکز مجهز به دستگاههای سونوگرافی، CT و MRI با کیفیت بالا است که نمونهبرداری دقیق را ممکن میسازد.
تیم متخصص و با تجربه: بیوپسی در مرکز الوند توسط پزشکان و تکنسینهای مجرب انجام میشود که مهارت بالایی در انواع نمونهبرداریها دارند.
راهنمایی تصویربرداری حین بیوپسی: برای افزایش دقت، بسیاری از بیوپسیها تحت راهنمایی تصویربرداری انجام میشوند تا احتمال خطا به حداقل برسد.
امنیت و راحتی بیمار: تمامی مراحل بیوپسی در محیطی بهداشتی، ایمن و آرام انجام میشوند. استفاده از بیحسی موضعی و مراقبت پس از نمونهبرداری، تجربهای بدون درد یا با کمترین ناراحتی را برای بیمار فراهم میکند.
پاسخ سریع آزمایشگاهی: نمونهها به آزمایشگاههای معتبر منتقل شده و نتایج در کوتاهترین زمان ممکن آماده میشوند تا پزشک معالج بتواند برنامه درمانی مناسب را تدوین کند.
مراحل انجام بیوپسی در مرکز الوند
فرآیند بیوپسی در مرکز سونوگرافی و رادیولوژی الوند به صورت مرحلهای و با دقت بالا انجام میشود:
مشاوره اولیه و ارزیابی بیمار: قبل از هر اقدامی، پزشک وضعیت بیمار را بررسی کرده و بهترین روش بیوپسی را انتخاب میکند.
آمادهسازی بیمار: در صورت نیاز، بیحسی موضعی انجام میشود و بیمار در موقعیت مناسب قرار میگیرد.
نمونهبرداری: پزشک با استفاده از سوزنهای مخصوص و در برخی موارد تحت راهنمایی تصویربرداری، نمونه بافت مورد نظر را برداشت میکند.
مراقبت پس از بیوپسی: پس از نمونهبرداری، محل مورد نظر پانسمان شده و نکات مراقبتی به بیمار آموزش داده میشود.
ارسال نمونه به آزمایشگاه و دریافت نتایج: نمونهها به آزمایشگاه منتقل شده و پس از بررسی میکروسکوپی، نتایج به پزشک و بیمار اعلام میشود.
مزایای بیوپسی در مرکز سونوگرافی و رادیولوژی الوند
تشخیص دقیق و سریع بیماریها: با بررسی میکروسکوپی بافتها، پزشک میتواند درمان مناسب را تعیین کند.
کمترین درد و ناراحتی برای بیمار: استفاده از بیحسی و تجهیزات مدرن باعث کاهش درد میشود.
نمونهبرداری از مناطق سخت دسترس: با راهنمایی تصویربرداری، حتی اندامهای داخلی به راحتی قابل نمونهبرداری هستند.
ایمنی بالا: تمامی اقدامات با رعایت استانداردهای بینالمللی انجام میشوند.
مشاوره و پیگیری تخصصی: تیم مرکز الوند پس از بیوپسی با بیمار در ارتباط است و در صورت نیاز توصیههای درمانی ارائه میدهد.
بیوپسی و پیشگیری از بیماریها
انجام بیوپسی نه تنها برای تشخیص بیماریهای فعلی مفید است، بلکه در پیشگیری و درمان به موقع بیماریهای خطرناک مانند سرطان نقش اساسی دارد. تشخیص زودهنگام بسیاری از سرطانها و اختلالات بافتی میتواند شانس درمان موفق را به شکل قابل توجهی افزایش دهد.
بیوپسی یک ابزار حیاتی در تشخیص دقیق بیماریها است و انجام آن در مراکز معتبر با تجهیزات مدرن و کادر مجرب اهمیت زیادی دارد. مرکز سونوگرافی و رادیولوژی الوند با ارائه خدمات بیوپسی از همه نقاط بدن، به بیماران امکان میدهد تا تشخیص دقیق، ایمن و سریعی دریافت کنند. این مرکز با بهرهگیری از تکنولوژی پیشرفته، تجربه پزشکی حرفهای و رعایت کامل استانداردهای بهداشتی، انتخابی مطمئن برای تمامی کسانی است که به دنبال تشخیص صحیح و سریع بیماریها هستند.
با مراجعه به مرکز الوند، شما میتوانید از خدمات بیوپسی حرفهای، مشاوره تخصصی و پیگیریهای دقیق بهرهمند شوید و با اطمینان کامل، مسیر درمان خود را آغاز کنید. سلامت شما، اولویت ماست و تلاش میکنیم بهترین خدمات تشخیصی را در محیطی امن و آرام ارائه دهیم. برای رزرو نوبت و دریافت اطلاعات بیشتر، با مرکز سونوگرافی و رادیولوژی الوند تماس بگیرید. تیم ما آماده پاسخگویی به سوالات شما و ارائه مشاوره تخصصی است.
بیوپسی چیست و چرا انجام میشود؟
بیوپسی یا نمونهبرداری، یک روش پزشکی برای گرفتن نمونه کوچک از بافت یا سلولهای بدن است تا بتوان آن را زیر میکروسکوپ یا با روشهای دیگر آزمایش کرد. هدف از بیوپسی، تشخیص دقیق بیماریها مانند سرطان، التهاب، عفونت یا وضعیتهای غیرطبیعی دیگر است. بیوپسی میتواند از قسمتهای مختلف بدن انجام شود، مثل پوست، کبد، ریه، پستان، غدد لنفاوی، استخوان و همچنین پروستات در مردان. این روش در بسیاری از بیماریها نقش کلیدی در تشخیص، برنامهریزی درمان و پیگیری پیشرفت بیماری دارد.
بیوپسی از کدام نقاط بدن انجام می شود؟
هر عضوی از بدن ممکن است به دلایل مختلف نیازمند بیوپسی باشد. در ادامه مهمترین موارد را بررسی میکنیم:
بیوپسی ریه:این نمونهبرداری برای بررسی تودههای ریه، ضایعات مشکوک یا التهابهای ناشناخته انجام میشود. معمولاً تحت راهنمایی CT یا سونوگرافی انجام میشود و نمونه با سوزن گرفته میشود.
بیوپسی قلب:این روش در موارد خاص مانند بررسی بیماریهای عضله قلب کاربرد دارد و معمولاً بهوسیله کاتتر از طریق رگ انجام میشود.
بیوپسی کبد:برای بررسی بیماریهای کبدی، آسیبهای کبدی یا ضایعات مشکوک. این بیوپسی هم معمولاً تحت سونوگرافی یا CT انجام میشود.
بیوپسی استخوان:زمانی که مشکلات خونی، تومورهای استخوان یا اختلالات مغز استخوان مطرح باشد، نمونهبرداری از استخوان انجام میشود.
بیوپسی مغزی:این نمونهبرداری برای تشخیص تومورها یا ضایعات مغزی به کار میرود و معمولاً نیاز به جراحی یا هدایت MRI دارد.
بیوپسی پوست:برای بررسی ضایعات پوستی، جوشهای غیرطبیعی، زخمهای مزمن یا بیماریهای التهابی پوست، نمونهبرداری از پوست انجام میشود.
انجام بیوپسی پروستات در مرکز سونوگرافی الوند
بیوپسی پروستات یکی از دقیقترین روشهای تشخیصی برای بررسی وضعیت بافت پروستات و شناسایی بیماریهایی مانند سرطان پروستات است. این روش زمانی انجام میشود که نتایج آزمایش PSA، معاینه بالینی یا سونوگرافی، وجود ناهنجاری در غده پروستات را نشان دهد. در مرکز سونوگرافی الوند، بیوپسی پروستات با بهرهگیری از تجهیزات پیشرفته تصویربرداری و توسط پزشکان مجرب انجام میشود تا بیماران با اطمینان خاطر و در محیطی آرام، مراحل تشخیص را طی کنند.
بیوپسی پروستات چیست و چرا انجام میشود؟
پروستات غدهای کوچک در دستگاه تناسلی مردان است که نقش مهمی در تولید مایع منی دارد. با افزایش سن، احتمال بروز مشکلاتی مانند بزرگ شدن خوشخیم پروستات یا سرطان پروستات افزایش مییابد. زمانی که سطح PSA در آزمایش خون بالا باشد یا در معاینه، پزشک توده یا سفتی غیرطبیعی احساس کند، بیوپسی برای بررسی دقیقتر بافت توصیه میشود.
در این روش، نمونههای کوچکی از بافت پروستات با استفاده از سوزن مخصوص برداشته شده و برای بررسی پاتولوژی به آزمایشگاه ارسال میشود. نتیجه این بررسی مشخص میکند که آیا سلولهای سرطانی یا تغییرات غیرطبیعی در بافت وجود دارد یا خیر.
نحوه انجام بیوپسی پروستات در مرکز سونوگرافی الوند
در مرکز سونوگرافی الوند، بیوپسی پروستات معمولاً به روش ترانسرکتال و تحت هدایت سونوگرافی انجام میشود. استفاده از دستگاه سونوگرافی پیشرفته این امکان را فراهم میکند که پزشک محل دقیق نمونهبرداری را با دقت بالا مشخص کند. این موضوع نقش مهمی در افزایش دقت تشخیص دارد.
پیش از انجام بیوپسی، بیمار تحت مشاوره قرار میگیرد و توصیههای لازم درباره آمادگیهای قبل از انجام، مانند مصرف یا قطع برخی داروها، ارائه میشود. در طول انجام نمونهبرداری، برای کاهش درد و ناراحتی از بیحسی موضعی استفاده میشود. کل فرآیند معمولاً مدت زمان کوتاهی طول میکشد و بیمار پس از استراحتی کوتاه میتواند مرکز را ترک کند.
مزایای انجام بیوپسی در مرکز سونوگرافی الوند
یکی از مهمترین مزایای انجام بیوپسی پروستات در مرکز سونوگرافی الوند، بهرهمندی از تیم پزشکی باتجربه و تجهیزات مدرن تصویربرداری است. دقت بالای دستگاههای سونوگرافی باعث میشود نمونهبرداری بهصورت هدفمند و با حداقل خطا انجام شود. همچنین رعایت کامل اصول بهداشتی و استریلیزاسیون، خطر عفونت را به حداقل میرساند.
فضای آرام و حرفهای این مرکز نیز به کاهش استرس بیماران کمک میکند. بسیاری از مردان ممکن است نسبت به انجام این آزمایش نگرانی داشته باشند، اما اطلاعرسانی دقیق، برخورد مناسب کادر درمان و توضیح کامل مراحل، باعث ایجاد احساس اطمینان و آرامش در مراجعهکنندگان میشود.
مراقبتهای پس از بیوپسی پروستات
پس از انجام بیوپسی، ممکن است بیمار برای مدت کوتاهی دچار علائمی مانند سوزش خفیف، وجود خون در ادرار یا مایع منی شود که معمولاً موقتی است. در مرکز سونوگرافی الوند، توصیههای کامل درباره مراقبتهای بعد از نمونهبرداری و علائمی که نیاز به پیگیری دارند، در اختیار بیمار قرار میگیرد.
پیگیری نتایج پاتولوژی و ارائه مشاوره تخصصی پس از دریافت پاسخ آزمایش نیز بخش مهمی از خدمات این مرکز است. در صورت نیاز، بیمار برای ادامه روند درمان به متخصص مربوطه ارجاع داده میشود.
انجام بیوپسی پروستات در مرکز سونوگرافی الوند، گامی مهم در مسیر تشخیص بهموقع و دقیق بیماریهای پروستات است و میتواند نقش مؤثری در حفظ سلامت و آرامش خاطر بیماران ایفا کند.
بیوپسی یکی از ابزارهای مهم تشخیصی پزشکی است که با گرفتن نمونه بافتی میتواند اطلاعات ارزشمندی درباره وضعیت سلامت فرد بدهد. بیوپسی از اندامهای مختلف بدن، از جمله ریه، کبد، پوست و پروستات، در تشخیص سرطان و دیگر بیماریها نقش اساسی دارد. مرکز سونوگرافی الوند با بهرهگیری از تکنولوژیهای تصویربرداری دقیق و تیمی متخصص، آماده ارائه خدمات بیوپسی به بیماران است تا روند تشخیص و درمان به بهترین شکل ممکن انجام شود.